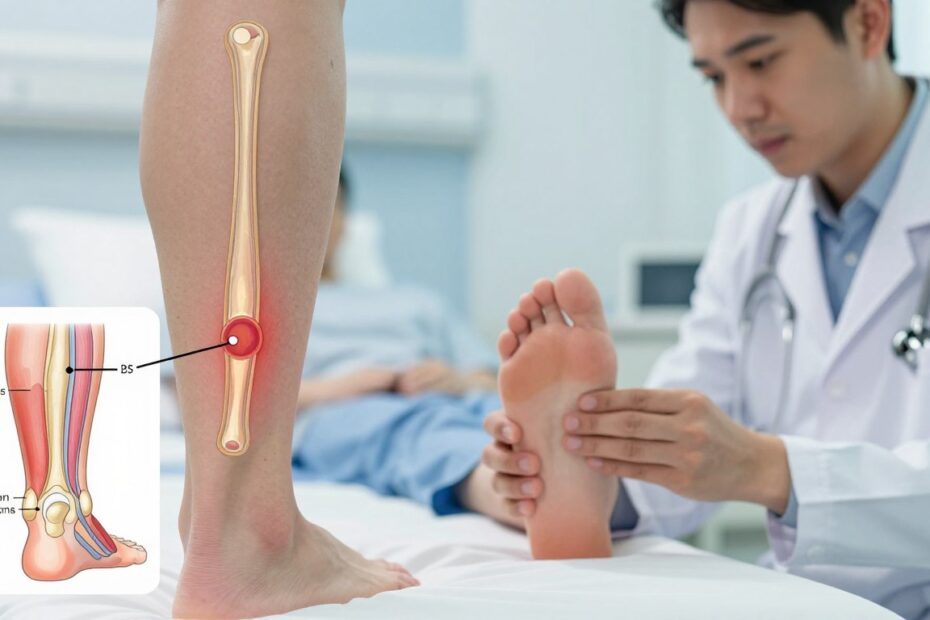
Czy nagłe uczucie „kopnięcia” w tył łydki może w jednej chwili wyłączyć stopę i zmienić plany na miesiące? To pytanie warto zadać od razu, bo ten uraz bywa nagły i zaskakujący.
Opis doświadczenia: wiele osób opisuje zerwanie jak mocne uderzenie z wyraźnym trzaskiem. Po chwili pojawia się ból, widoczna wklęsłość nad piętą i często niemożność wspięcia się na palce.
Dlaczego to ważne: czas i trafna diagnostyka decydują o rokowaniach. Wczesne rozpoznanie oraz właściwe postępowanie natychmiast po urazie zwiększają szanse na pełny powrót do aktywności.
W kolejnych częściach wyjaśnimy objawy alarmowe, jak postępować krok po kroku przed wizytą u lekarza, jak wygląda badanie i obrazowanie oraz jakie są główne opcje leczenia i rehabilitacji.
Kluczowe wnioski
- Uraz często jest nagły i przypomina „kopnięcie” lub trzask.
- Typowe objawy to „dziura” nad piętą i brak możliwości stania na palcach.
- Szybka diagnostyka (badanie kliniczne, USG/MRI) wpływa na leczenie.
- Ważne są pierwsze kroki — zabezpieczenie i kontakt z lekarzem.
- Rokowania są dobre przy precyzyjnym leczeniu i rehabilitacji.
Co dzieje się, gdy ścięgno Achillesa jest zerwane i dlaczego uraz bywa tak nagły</h2>
Uraz może nastąpić bez wcześniejszego sygnału, często przy zwykłym ruchu lub podczas sportu. Ścięgno Achillesa łączy mięśnie łydki z guzowatością kości piętowej i przenosi ogromne siły potrzebne do wybicia i kontroli lądowania.
W chwili przerwania następuje przerwanie włókien kolagenowych, cofnięcie kikuta i natychmiastowa utrata zgięcia podeszwowego. Najczęściej pęknięcie występuje 2–6 cm nad piętą — tam tkanka jest najsłabiej ukrwiona.
Do urazu dochodzi przy nagłych startach, zmianie kierunku, hamowaniu, wyskoku lub przy zwykłych czynnościach dnia. Mikrouszkodzenia i degeneracja mogą istnieć długo bez bólu, co wyjaśnia paradoks nagłego zerwania.
- Całkowite zerwanie daje brak siły przy staniu na palcach.
- Częściowe pozwala zachować pewną funkcję, ale wymaga diagnozy.
Zerwane ścięgno Achillesa: objawy, których nie wolno ignorować</h2>
Odczucie nagłego pęknięcia lub kopnięcia w łydkę często zwiastuje istotne uszkodzenie. W większości przypadków pacjent wspomina głośny trzask i natychmiastowy ból z tyłu łydki.
Objawy alarmowe, które wymagają pilnej konsultacji:
- nagły trzask lub uczucie „kopnięcia” w tylną część łydki;
- szybki obrzęk i pojawiający się krwiak, który może spływać w dół;
- wyczuwalna luka w przebiegu ścięgna – tzw. „gap sign”;
- brak możliwości wspięcia się na palce jednonóż i utrata dynamicznego wybicia;
- ból kilka centymetrów nad piętą i ograniczenie normalnego chodzenia.
„Często pacjent najpierw ogląda się, kto go uderzył — to klasyczny objaw subiektywny.”
W całkowitym zerwaniu utrata siły jest wyraźna. Przy częściowym naderwaniu chodzenie bywa możliwe, lecz bolesne. Samobadanie może przyspieszyć decyzję o wizycie, ale nie zastępuje badania lekarskiego.
Co robić natychmiast po urazie, zanim trafisz do lekarza</h2>
Pierwsze minuty po urazie decydują o dalszym przebiegu — warto wiedzieć, co zrobić.
Natychmiast przerwij aktywność i usiądź lub połóż się. Nie próbuj dalej biegać ani „sprawdzać”, czy noga daje radę.
Odciąż stopę — użyj kul, poproś o pomoc osoby trzeciej lub unieruchom kończynę tak, by nie obciążać stawu skokowego. To zmniejsza ryzyko powiększenia rozejścia kikuta ścięgna.
Chłodzenie: przyłóż lód lub zimny okład przez 5–8 minut, kilka razy dziennie. Zawsze stosuj materiał między lodem a skórą.
Unieś kończynę, aby ograniczyć obrzęk i krwiak. Przy drodze do poradni zabezpiecz stopę prostą ortezą lub w lekkim opatrunku.
- Czego nie robić: nie rozciągaj na siłę, nie wykonuj głębokiego masażu, nie wracaj do gry na adrenalinie, nie próbuj samodzielnych „nastawień”.
- Przygotuj się do wizyty: zapamiętaj czas urazu, mechanizm (sprint/hamowanie/wyskok), czy był trzask, obecność krwiaka i brak wspięcia na palce.
- Szybka diagnostyka zwykle poprawia rokowania i przyspiesza bezpieczny powrót do aktywności fizycznej.
| Minuty 0–15 | Godziny 1–24 | Do wizyty u lekarza |
|---|---|---|
| Przerwij aktywność, usiądź/połóż | Chłodzenie 5–8 min kilka razy dziennie | Zabierz informacje o mechanizmie urazu |
| Nie próbuj biec ani stawać na palce | Uniesienie kończyny, odciążenie | Opisz ból, obrzęk i ewentualny krwiak |
Szybkie działania i kontakt z lekarzem mogą znacząco skrócić czas powrotu do aktywności.
Najczęstsze pomyłki po zerwaniu ścięgna Achillesa, które wydłużają leczenie</h2>
Niektóre decyzje podjęte w pierwszych dniach mogą skomplikować dalsze leczenie.
Błąd nr 1: kontynuowanie gry, biegu lub ćwiczeń mimo nagłego ubytku siły i bólu. Taka postawa często powiększa uszkodzenia i utrudnia późniejsze leczenie.
Odkładanie diagnostyki z myślą „przejdzie samo” bywa ryzykowne. Gojenie w nieprawidłowej długości powoduje przewlekłą słabość i ograniczenie funkcji.
Unikaj agresywnego rozciągania i rolowania łydki w ostrym stanie. Mechaniczne działanie na świeże uszkodzenia może nasilać krwiak i obrzęk.
- Nie testuj stania na palcach bez konsultacji — to może pogłębić zerwania.
- Unikaj samodzielnych blokad sterydowych przy przewlekłych dolegliwościach — decyzję podejmuje lekarz.
- Rozróżniaj tendinopatię od ostrego urazu — leczenie się różni.
| Błąd | Ryzyko | Co zrobić zamiast tego |
|---|---|---|
| Kontynuowanie aktywności | Większe uszkodzenia, dłuższy czas rehabilitacji | Odciążenie i szybka konsultacja |
| Odkładanie diagnostyki | Nieprawidłowe gojenie, przewlekła osłabienie | USG/MRI i badanie lekarskie |
| Agresywne rolowanie/rozciąganie | Zwiększony krwiak i ból | Odpoczynek, chłodzenie, delikatne ćwiczenia zgodnie z zaleceniami |
Checklist dla bezpiecznych decyzji: odciąż, skontaktuj się z lekarzem, wykonaj diagnostykę, ustal plan leczenia i rehabilitacji.
Diagnostyka: jak lekarz potwierdza zerwanie ścięgna Achillesa</h2>
Podstawą rozpoznania są informacje od pacjenta o mechanizmie urazu i typowe objawy pojawiające się natychmiast po zdarzeniu.
Wywiad zwykle dotyczy momentu urazu: czy był trzask, uczucie „kopnięcia”, natychmiastowe ograniczenie ruchu i pojawienie się krwiaka przy pięcie lub w łydce.
Lekarz ocenia palpacyjnie tkliwość, obrzęk oraz obecność przerwy w przebiegu ścięgna. Sprawdza też, czy ścięgno przenosi napięcie podczas pasywnego ruchu stopy.
Test Thompsona jest proste i praktyczne: uciśnięcie łydki zwykle powoduje zgięcie podeszwowe. Brak tego odruchu wskazuje na przerwanie ciągłości i ma dużą wartość diagnostyczną.
Test Matlesa pomaga ocenić ustawienie stopy przy zgiętym kolanie, co ułatwia wykrycie pełnego zerwania.
USG potwierdza miejsce uszkodzenia, mierzy odległość między końcami (retrakcję) i pomaga planować leczenie. MRI bywa użyteczne przy wątpliwościach lub w przypadkach przewlekłych.
| Badanie | Co pokazuje | Kiedy zlecić |
|---|---|---|
| Badanie kliniczne | Przerwa, ból, funkcja | Większość przypadków |
| USG | Lokalizacja, rozejście kikutów | Planowanie leczenia |
| MRI/RTG | Ocena tkanek/zmiany kostne | Nietypowe lub przewlekłe |
Szybka i trafna diagnostyka zmniejsza ryzyko błędnego leczenia i przyspiesza rozpoczęcie właściwej rehabilitacji.
Różnicowanie: nie każdy ból łydki oznacza zerwanie ścięgna</h2>
Miejsce i charakter dolegliwości często mówią więcej niż samo odczucie bólu.
Łydka tenisisty to uraz mięśnia brzuchatego — ból pojawia się wyżej w łydce i chodzenie zwykle jest możliwe. Objawy mogą przypominać „strzał”, ale funkcja ścięgna achillesa może być zachowana.
Przewlekłe tendinopatie ścięgna achillesa dają raczej sztywność rano i narastający ból, a nie nagły trzask czy utratę możliwości wspięcia na palce.
Problemy przy przyczepie do pięty mogą mieć podłoże konfliktowe lub degeneracyjne i wymagają innego leczenia niż ostre uszkodzenia mięśniowe.
- Czerwone flagi: narastający krwiak, wyraźna przerwa, brak zgięcia podeszwowego — wymagają pilnej diagnostyki obrazowej.
- Rola USG: dynamiczne badanie odróżnia uszkodzenia mięśni od przerwania ciągłości i pomaga zaplanować leczenie.
Prawidłowe rozpoznanie determinuje wybór między leczeniem zachowawczym a operacyjnym.
Opcje leczenia po zerwaniu ścięgna: zachowawcze czy operacyjne</h2>
Kluczowe cele terapii to odtworzenie ciągłości i prawidłowej długości tkanki, by odzyskać siłę mięśni i naturalną mechanikę chodu.
Leczenie zachowawcze sprawdza się w częściowych uszkodzeniach i gdy operacja jest przeciwwskazana. Polega na unieruchomieniu w ustawieniu odciążającym, stopniowym zwiększaniu zakresu ruchu i kontrolowanym obciążaniu według protokołu.
Zazwyczaj wymaga dłuższego czasu unieruchomienia — około 8–10 tygodni — i może wiązać się z ryzykiem wydłużenia, które utrudnia pełny powrót do obciążeń sportu.
Leczenie operacyjne obejmuje szycie metodą otwartą lub przezskórną. Technikę dobiera się indywidualnie; miniinwazyjne podejścia często skracają gojenie tkanek miękkich i zmniejszają ryzyko infekcji.
W przypadkach złożonych, przy przyczepie lub w starych zerwaniach konieczna bywa rekonstrukcja. Decyzję wpływają: stopień uszkodzenia, retrakcja widoczna w USG, wiek i oczekiwania pacjenta względem aktywności.
| Metoda | Zaleta | Wady |
|---|---|---|
| Leczenie zachowawcze | Brak zabiegu, mniej powikłań chirurgicznych | Dłuższe unieruchomienie, ryzyko wydłużenia |
| Operacja otwarta/przezskórna | Lepsza kontrola długości, szybszy powrót do sportu | Ryzyko powikłań chirurgicznych |
| Rekonstrukcja | Możliwość naprawy złożonych uszkodzeń | Większa inwazyjność, dłuższa rehabilitacja |
O wyborze metody decyduje lekarz po badaniu i obrazowaniu — kluczowe są protokół leczenia i konsekwentna rehabilitacja, niezależnie od metody.
Unieruchomienie i pierwsze tygodnie: jak chroni się ścięgno Achillesa po leczeniu</h2>
Ochrona miejsca naprawy w początkowym okresie ma największe znaczenie dla dalszego powodzenia leczenia.
Po zabiegu staw skokowy jest ustawiany w zgięciu podeszwowym. Takie ustawienie zmniejsza napięcie na ścięgno achillesa i minimalizuje ryzyko rozejścia się szwów.
W większości przypadków używa się buta ortopedycznego lub gipsu. Orteza pozwala regulować kąt, poprawia higienę i ułatwia kontrolę obrzęku.
| Rozwiązanie | Zaleta | Wady |
|---|---|---|
| Orteza regulowana | Regulacja kąta, lepsza higiena | Wymaga nadzoru, koszt |
| Gips | Mocne unieruchomienie | Brak regulacji, utrudniona pielęgnacja |
| Codzienne zalecenia | Kule, uniesienie, kontrolne wizyty | Ograniczony ruch |
Pacjent porusza się z kulami, a po ~2 tygodniach usuwa się szwy i zaczyna kontrolowana rehabilitacja. Standard to ok. 6 tygodni unieruchomienia z stopniową zmianą kąta w ortezie.
Priorytety: gojenie tkanek, ograniczanie zrostów i stopniowe przywracanie zakresu bez przeciążania.
Objawy wymagające kontaktu z lekarzem: nagły wzrost bólu, nasilony obrzęk lub problemy z raną pooperacyjną.
W kolejnym etapie zaczyna się odbudowa siły i powrót do pełnej sprawności — tempo zależy od przebiegu gojenia i konsekwentnej rehabilitacji.
Rehabilitacja i powrót pełnej sprawności po zerwaniu ścięgna</h2>
Proces rehabilitacji ma jasno określone etapy — od ochrony rany po przygotowanie do sprintów i skoków.
Wczesne cele to kontrola bólu, ograniczenie zrostów i bezpieczne odzyskanie zakresu ruchu w stawie skokowym.
W kolejnych tygodniach terapeuta wprowadza naukę prawidłowego wzorca chodu i stopniowe obciążanie. To zapobiega kompensacjom, które wydłużają powrót.

Odbudowa siły skupia się na mięśniach łydki, zwłaszcza mięśniu brzuchatym. Stosuje się rozciąganie po rozgrzewce, ćwiczenia ekscentryczne i trening stabilizacji.
Równocześnie prowadzony jest trening propriocepcji — balans, reakcje równoważne i zmiana kierunku. Te elementy przygotowują do sportu i codziennej aktywności.
- 0–6 tyg.: ochrona, zakres ruchu, chodzenie bez kompensacji.
- 6–12 tyg.: siła izometryczna i ekscentryczna, propriocepcja.
- 3–8 mies.: zwiększanie obciążeń, bieganie, przygotowanie do powrotu pełnej sprawności.
Ból kłujący to sygnał do zmniejszenia obciążeń — progresuj etapami, nie „z dnia na dzień”.
Ważne: współpraca lekarza i fizjoterapeuty oraz kontrola postępów są kluczowe dla bezpiecznego powrotu do sportu.
Jak zmniejszyć ryzyko ponownego urazu Achillesa po zakończeniu leczenia</h2>
Etap powrotu do aktywności często bywa najbardziej newralgiczny — mikrourazy mogą kumulować się bezobjawowo.
Planuj progresję: zwiększaj objętość i intensywność stopniowo, wplataj dni regeneracji i obserwuj reakcje (ból, poranna sztywność, obrzęk stawu skokowego).
Pamiętaj o rozgrzewce i schłodzeniu. Regularne ćwiczenia siły i elastyczności łydki zmniejszają ryzyko ponownego zerwania ścięgna i innych uszkodzenia.
Dobór obuwia ma znaczenie — stabilna pięta, odpowiednia podeszwa i „rozchodzenie” nowych butów przed intensywnym treningiem pomagają chronić ścięgna achillesa.
Zwróć uwagę na nawierzchnię i nagłe zwiększenia obciążeń. Jeśli pojawia się nawracający ból w okolicy pięty, spadek siły wspięcia lub utrzymujący się obrzęk, skonsultuj się ze specjalistą przed pełnym powrotem do sportu i pełnej sprawności.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.