Czy naprawdę da się przewidzieć czas powrotu do aktywności po urazie? To pytanie zadaje sobie każdy, kto stoi przed diagnozą. Odpowiedź nie jest jednolita, bo wiele zależy od stopnia uszkodzenia i wybranej ścieżki terapii.
Krótko: naciągnięcie zwykle goi się 4–6 tygodni, częściowe naderwanie 6–12 tygodni, a powrót pełnej sprawności po rekonstrukcji często zajmuje 6–9 miesięcy lub więcej.
W tym wprowadzeniu ustalamy, co konkretnie oznacza „powrót”: nie tylko brak bólu, lecz odzyskanie stabilności, zakresu ruchu i kontroli nerwowo‑mięśniowej. Omówimy też czynniki, które mogą przyspieszyć lub wydłużyć proces — od właściwej diagnostyki, przez odciążenie, po dobrze prowadzoną rehabilitację.
Artykuł jest dla osób po świeżym urazie, wracających do sportu oraz dla tych, którzy nie są pewni, czy doszło do naderwania czy zerwania. Na końcu znajdziesz prostą mapę treści: definicje, objawy, diagnostyka, opcje terapii i bezpieczny plan powrotu.
Kluczowe wnioski
- Różne stopnie urazu dają różne widełki czasowe rekonwalescencji.
- Naciągnięcie: ~4–6 tygodni; częściowe uszkodzenie: 6–12 tygodni.
- Po rekonstrukcji rentowny powrót często wymaga 6–9 miesięcy rehabilitacji.
- Powrót to nie tylko brak bólu, lecz pełna stabilność i kontrola ruchu.
- Właściwa diagnostyka i uporządkowana rehabilitacja skracają proces.
Co dokładnie oznacza „naderwane więzadło” i czym różni się od naciągnięcia oraz zerwania
Termin 'naderwane’ odnosi się do częściowego przerwania włókien więzadła — więcej niż mikrouszkodzenia, ale mniej niż kompletne zerwanie. Takie uszkodzenie zaburza stabilność i powoduje obrzęk oraz ograniczenie ruchu.
Porządek stopni uszkodzenia:
- Naciągnięcie: mikrouszkodzenia, niewielki obrzęk, skurcz mięśni.
- Naderwane: część włókien przerwana, większy obrzęk i trudności przy ruchu.
- Zerwanie: przerwanie wszystkich włókien, silny ból, niestabilność.
Typowe objawy różnią się siłą dolegliwości. Przy częściowym uszkodzeniu często występuje nasilający się ból przy obciążeniu i uczucie „uciekania” stawu. Przy zerwaniu może być głośny trzask i niemożność postawienia stopy.
| Poziom urazu | Typowe objawy | Wpływ na funkcję stawu |
|---|---|---|
| Naciągnięcie | Łagodny obrzęk, ból przy ruchu | Minimalne ograniczenie, szybka poprawa |
| Częściowe przerwanie | Wyraźny obrzęk, ból, trudności z obciążeniem | Upośledzona stabilność, dłuższa rehabilitacja |
| Zerwanie | Silny ból, niestabilność, czasem trzask | Znaczna dysfunkcja, często konieczna rekonstrukcja |
Nie zawsze odczuwany ból dokładnie odzwierciedla rozmiar urazu. Może być mylące poleganie tylko na dolegliwościach. Ostateczna klasyfikacja zależy od badania lekarskiego i obrazowania.
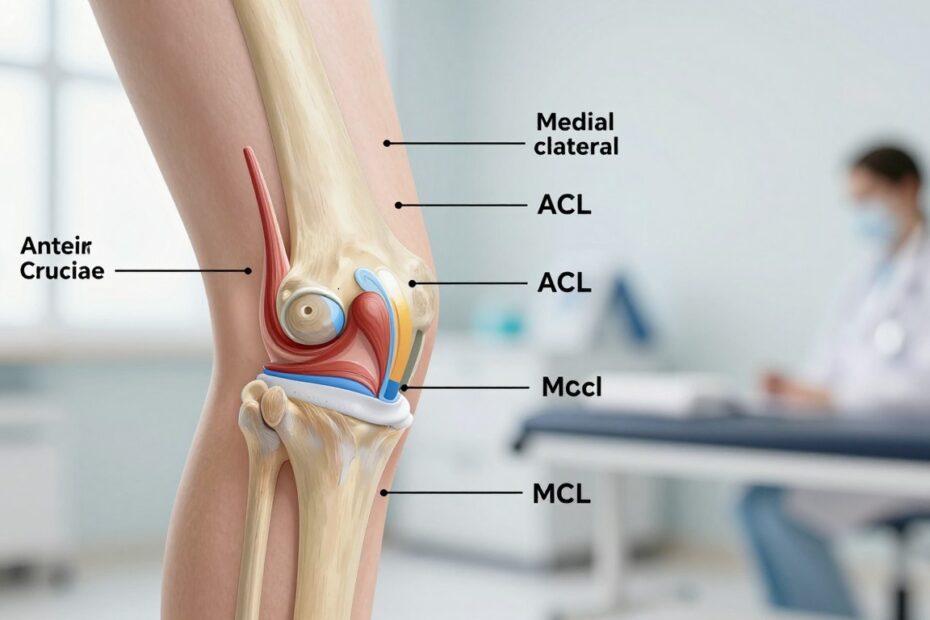
Więzadła stawu kolanowego i ich rola w stabilności kolana
Więzadła działają jak linki, które prowadzą kolano przez złożone ruchy.
Główne struktury to ACL (więzadło krzyżowe przednie), PCL (tylne), MCL i LCL oraz więzadło rzepki. ACL ogranicza przesuw piszczeli do przodu i rotacje. PCL hamuje przesuw do tyłu. Poboczne stabilizują przyśrodkowo-bocznie.
Bez tych pasm staw traci kontrolę i pojawia się uczucie niestabilności, nawet przy chodzeniu. Uszkodzenie jednej struktury zmienia biomechanikę całej kończyny.
Ograniczenie ruchu po urazie często wynika nie tylko z bólu i obrzęku, lecz także z ochronnego napięcia mięśni.
| Struktura | Główna funkcja | Konsekwencja urazu |
|---|---|---|
| ACL (więzadło krzyżowe) | Hamuje przesuw do przodu i rotacje | Niższa stabilność przy zmianach kierunku |
| PCL | Hamuje przesuw do tyłu | Trudności przy zgięciu i obciążeniu |
| MCL / LCL (poboczne) | Stabilizacja przyśrodkowo‑boczna | Odchylenia na boki, niestabilność boczna |
| Więzadło rzepki | Wspiera przednią część stawu | Osłabienie kontroli przyprostowania |
W rehabilitacji celem jest nie tylko wzmocnienie mięśni, ale przywrócenie kontroli ruchu. Taka praca odciąża uszkodzoną strukturę i zapobiega nawracającym problemom.
Najczęstsze mechanizmy urazu podczas aktywności fizycznej i w życiu codziennym
Nagłe zmiany kierunku i twarde lądowania to najczęstsze scenariusze uszkodzeń podczas aktywności fizycznej. W sportach takich jak piłka nożna, baseball, koszykówka i narciarstwo aż 78% urazów ACL wynika z takich ruchów.
Typowe sytuacje to gwałtowne zatrzymanie, nagła zmiana kierunku oraz lądowanie po skoku. W tych warunkach więzy są narażone na duże siły rotacyjne i ścinające.
W życiu codziennym ryzyko rośnie przy potknięciu na nierównym podłożu, poślizgu lub skręcie nogi przy „przyklejonej” stopie. Takie zdarzenia może być pozornie łagodne, lecz prowadzą do utraty stabilności.
- ACL: częściej uszkadzany przy rotacji + koślawości + hamowaniu.
- Więzadła poboczne: częściej przy bezpośrednim uderzeniu z boku.
| Scenariusz | Mechanizm | Profil ryzyka |
|---|---|---|
| Zmiana kierunku | Rotacja przy ustalonej stopie | ACL wysokie |
| Lądowanie po skoku | Duże siły osiowe + rotacja | ACL i inne struktury |
| Uderzenie boczne | Siła z boku stawu | Więzadła poboczne |
| Potknięcie/poślizg | Nierealne obciążenie, skręt | Różne urazy |
Prewencja to: właściwe obuwie, nauka techniki, wzmocnienie tułowia i bioder oraz kontrola zmęczenia. Nawet drobny uraz kolana może być początkiem długiego problemu, jeśli zaburzy stabilność stawu.
Objawy, które sugerują uszkodzenie więzadeł w kolanie
Nie każde skręcenie kończy się drobnym urazem. Jeśli po zdarzeniu pojawia się szybki obrzęk stawu albo narasta ból przy chodzeniu, warto zareagować.
Typowe sygnały ostrzegawcze:
- szybki, znaczący obrzęk w ciągu pierwszych godzin;
- narastający ból przy obciążeniu i trudność w zgięciu lub wyproście;
- uczucie uciekania lub niestabilności podczas stania lub schodów;
- czasem głośny trzask w momencie urazu.
Różnice kliniczne: przy naciągnięciu dolegliwości bywają łagodniejsze i szybciej ustępują. Przy częściowym przerwaniu objawy są bardziej wyraźne, a przy pełnym zerwaniu ból i niemożność obciążenia bywają dramatyczne. Jednak sama intensywność bólu nie zawsze odpowiada zakresowi uszkodzenia.
Obrzęk we wczesnej fazie wskazuje na reakcję zapalną lub krwawienie do stawu. To ważna wskazówka przy ocenie urazu.
Proste testy, które pacjent zauważa: niemożność pełnego obciążenia, „zawahanie” przy schodach czy przeskakiwanie podczas ruchu. Zwróć też uwagę na dodatkowe objawy, np. blokowanie — mogą one sugerować współistnienie uszkodzenia łąkotki.
Przed wizytą zapisz: kiedy pojawił się obrzęk, czy był trzask, kiedy wystąpiła niestabilność i co nasila objawy. Te informacje przyspieszą diagnozę.
Kiedy nie zwlekać i jechać po pilną pomoc medyczną
Jeśli staw staje się niestabilny i nie da się go obciążyć, należy natychmiast szukać pomocy. Silny ból po urazie oraz szybki, duży obrzęk to sygnały alarmowe.
W praktyce: przy podejrzeniu zerwanie lub zerwanie więzadła rekomendowany jest pilny wyjazd na SOR. Tam oceniony zostanie zakres obrażeń i wykonane badania obrazowe.
- Bardzo silny ból po urazie.
- Szybki i znaczny obrzęk oraz niemożność obciążenia kończyny.
- Wyraźna niestabilności lub wrażenie, że staw „wypada”.
W takim przypadku ryzyko to nie tylko uszkodzenie pasm stabilizujących, ale też złamanie, uraz łąkotki lub krwawienie do stawu. Dlatego ważne jest szybkie badanie przez lekarza.
| Objaw | Co robić natychmiast | Dlaczego to ważne |
|---|---|---|
| Bardzo silny ból | Unieruchomić, odpoczynek, zgłosić się na SOR | Szybka kontrola bólu i diagnostyka |
| Duży obrzęk | Chłodzić, unieść kończynę, nie obciążać | Zmniejsza krwawienie i nacisk w stawie |
| Niemożność stania/obciążenia | Wezwać pomoc, transport na SOR | Może wskazywać na poważny uraz |
Do przyjęcia przygotuj opis mechanizmu urazu (skręt, uderzenie, zatrzymanie). W wielu przypadkach szybka reakcja poprawia rokowanie i skraca czas leczenia.
Diagnostyka po urazie kolana: jak lekarz ocenia stopień uszkodzenia
Rozpoznanie po urazie zaczyna się od szczegółowego wywiadu i prostych testów klinicznych.
Lekarz pyta o mechanizm urazu: kiedy pojawił się obrzęk, czy był trzask i jak szybko nastąpiła bolesność. Następnie wykonuje manualne badanie stabilności stawu i konkretne testy, np. test Lachmana oraz testy przód‑tył.
Badania obrazowe dobiera się do przypadku. RTG służy głównie do wykluczenia złamania. MRI to najlepszy sposób oceny tkanek miękkich i zakresu uszkodzenia. USG bywa użyteczne jako szybka ocena wybranych struktur.
Celem diagnostyki jest nie tylko nazwa urazu, lecz ocena stopnia uszkodzenia i plan postępowania — zachowawczy lub operacyjny. Ważne jest, by nie wracać zbyt szybko do aktywności bez potwierdzenia stabilności.
| Etap | Co obejmuje | Co mówi o uszkodzeniu | Kiedy wskazane |
|---|---|---|---|
| Wywiad | Mechanizm, czas obrzęku, trzask | Pierwsze wskazówki o rodzaju uszkodzenia | Zawsze |
| Badanie kliniczne | Testy stabilności (Lachman, przód‑tył) | Ocena funkcjonalna i kierunek uszkodzenia | Na wizycie u lekarza |
| Obrazowanie | RTG, USG, MRI | Wykluczenie złamania, ocena tkanek miękkich | W zależności od przypadku |
Naderwane więzadła w kolanie ile trwa leczenie w zależności od stopnia uszkodzenia
Rzeczywisty harmonogram rekonwalescencji różni się znacznie w zależności od stopnia uszkodzenia. Poniżej znajdują się czytelne widełki czasowe, które pomagają planować pracę, sport i rehabilitację.
Orientacyjne terminy:
- Naciągnięcie: 4–6 tygodni — powrót gdy ból minimalny i zakres ruchu normowany.
- Częściowe przerwanie: 6–12 tygodni — często z podporą ortezy, tapingiem i intensywniejszą rehabilitacją.
- Całkowite zerwanie + rekonstrukcja: najczęściej 6–9 miesięcy, czasem dłużej przy komplikacjach.
Na długość procesu wpływają wiek, poziom aktywności, obecność innych urazów oraz systematyczność ćwiczeń. Kontrola bólu i obrzęku przyspiesza postęp.
„Lepiej planować powrót etapami: chodzenie bez bólu → zakres ruchu → siła → propriocepcja → sport.”
Leczenie zachowawcze przy naciągnięciu i naderwaniu: co robić krok po kroku
Na początku terapii warto mieć jasny, praktyczny plan działań na pierwsze dni po urazie. Szybka reakcja zmniejsza obrzęk i nasilenie bólu, co przyspiesza powrót do sprawności.
Pierwsze 72 godziny: odpoczynek i odciążenie, zimne okłady przez 15–20 minut co 2–3 godziny, kompresja opaską i uniesienie kończyny.
W pierwszym tygodniu można stosować ortezę lub elastyczną opaskę przez około 2–3 tygodnie, jeśli można stawać na nodze. Stosowanie leków OTC (ibuprofen, żel z diklofenakiem) ma sens krótkotrwale i zgodnie z ulotką.
Fizjoterapia zaczyna się wczesnie i obejmuje ćwiczenia zakresu ruchu, wzmacnianie mięśni oraz trening kontroli. Przerwa od aktywności nie oznacza braku ruchu — terapeuta wprowadzi bezpieczne ćwiczenia.
Wskazania do kontroli lekarskiej: utrzymujący się obrzęk, narastający ból, objawy niestabilności lub trudność w chodzeniu mimo odpoczynku. Takie monitorowanie pomaga skorygować dalsze leczenia i plan rehabilitacji.
Kiedy potrzebna jest rekonstrukcja więzadła i dlaczego zerwane więzadło się nie zrasta
Decyzja o zabiegu zależy od zakresu uszkodzenia oraz oczekiwań pacjenta względem aktywności.
Kiedy rozważa się rekonstrukcję więzadła? Głównie przy całkowitym zerwaniu, wyraźnej niestabilności stawu oraz gdy pacjent chce bezpiecznie wrócić do sportu lub pracy fizycznej.
Dlaczego zerwanie nie goi się samo? Pełne przerwanie włókien przerywa ciągłość mechanicznego stabilizatora. Brak scalania wynika z ograniczonego ukrwienia i ruchów ślizgowych, które uniemożliwiają naturalne zrośnięcie.
Rekonstrukcja często dotyczy więzadła krzyżowego (ACL). Zabieg wykonuje się najczęściej artroskopowo i używa przeszczepu autologicznego lub allogenicznego. Operacja to jednak dopiero początek — wynik zależy od rehabilitacji.
- Operacja wskazana przy pełnym zerwaniu i niestabilności.
- Leczenie zachowawcze możliwe w niektórych przypadkach częściowych uszkodzeń.
- Rekonstrukcja zwiększa szansę powrotu do aktywności nawet do 90% w odpowiednich warunkach.
| Wskaźnik | Kiedy | Skutek |
|---|---|---|
| Całkowite zerwanie | Brak stabilności | Rozważana rekonstrukcja |
| Częściowe uszkodzenie | Kontrola ruchu możliwa | Leczenie zachowawcze |
| Sportowcy/ciężka praca | Wysokie wymagania | Rekonstrukcja często zalecana |
„Operacja zwykle przywraca mechanikę stawu, ale sukces zależy od dalszej pracy pacjenta.”
Rehabilitacja po rekonstrukcji więzadła: etapy i orientacyjny harmonogram powrotu
Rehabilitacja po zabiegu ma jasno określone fazy. Dzięki temu pacjent rozumie, co jest normalnym postępem, a kiedy trzeba skonsultować plan.
0–2 tygodnie: kontrola bólu i obrzęku oraz ochrona przeszczepu. Cel to stopniowe odzyskanie zakresu ruchu do ok. 45° zgięcia i 0° wyprostu. Praca odbywa się pod nadzorem fizjoterapeuty.
2–6 tygodni: dążymy do zgięcia do 90° i pełnego wyprostu. Ćwiczenia aktywujące mięśnie oraz korekta wzorca chodu są tu kluczowe.
Następne ~3 tygodnie: celem jest ok. 120° zgięcia i pełne obciążenie kończyny. Jednocześnie buduje się siłę i kontrolę stawu.
Po ~9 tygodniach: zaczyna się stopniowy powrót do aktywności. Proces progresji może trwać 6–12 miesięcy, zależnie od dyscypliny i reakcji kolana.
| Etap | Główne cele | Orientacyjny czas |
|---|---|---|
| Wczesny | Kontrola bólu/obrzęku, ROM do 45° | 0–2 tyg. |
| Wczesna funkcja | Zgięcie do 90°, aktywacja mięśni | 2–6 tyg. |
| Obciążenie i siła | 120° ROM, pełne obciążenie | 6–9 tyg. |
| Progresja sportowa | Testy funkcjonalne, ocena stabilności | 9 tyg. → 6–12 mies. |
Klucz: powrót pełnej sprawności zatwierdzają testy funkcjonalne i ocena stabilności, nie tylko subiektywny brak bólu. W każdym przypadku plan dostosowuje terapeuta do potrzeb pacjenta.
Co realnie przyspiesza gojenie i powrót pełnej sprawności po urazie więzadeł
To, co robimy w pierwszych tygodniach, często decyduje o długości rekonwalescencji. Szybka diagnostyka pozwala dobrać właściwy plan leczenie i uniknąć niepotrzebnych opóźnień.
Kluczowe dźwignie: konsekwentna rehabilitacja, kontrola obrzęku i rozsądna progresja obciążeń. Nie chodzi o „dociskanie” bólu, lecz o stopniowe zwiększanie bodźców: siła → zakres ruchu → propriocepcja → funkcja.
W pierwszych dniach najważniejsze są chłodzenie i odciążanie stawu. To zmniejsza stan zapalny i przyspiesza komfort ruchu, co ułatwia dalszy proces rehabilitacja.
Zaangażowanie pacjenta ma ogromne znaczenie. Regularność ćwiczeń, kontrola masy ciała i odpowiednia regeneracja snu skracają czas powrotu do aktywności i zmniejszają ryzyko nawrotu urazów.
| Dźwignia | Co robić | Efekt |
|---|---|---|
| Szybka diagnostyka | Badanie + obrazowanie | Precyzyjny plan terapii |
| Rehabilitacja | Ćwiczenia siłowe, ROM, propriocepcja | Stabilizacja i siła mięśni |
| Kontrola obrzęku | Chłodzenie, uniesienie, kompresja | Mniejszy ból, szybszy postęp |
„Powrót pełnej sprawności opiera się na kryteriach funkcjonalnych, nie tylko na terminach w kalendarzu.”
Jak zmniejszyć ryzyko kolejnych urazów więzadeł kolanie po zakończeniu leczenia
Po zakończeniu terapii kluczowe jest zbudowanie nawyków, które zapobiegną kolejnym urazom. Nie chodzi tylko o siłę, ale o kontrolę ruchu i regularność działań.

Minimum prewencyjne przed aktywnością:
- krótka rozgrzewka ukierunkowana na biodro‑kolano‑staw skokowy;
- ćwiczenia aktywacji mięśni pośladków i ud (30–60 s każdy);
- prostota: mobilność → aktywacja → lekki opór.
Technika ma znaczenie. Prawidłowe lądowanie, hamowanie i skręt zmniejszają obciążenia. Błędy techniczne kumulują siły i prowadzą do urazów stawu.
Obuwie i codzienne nawyki. Wybieraj buty ze stabilną podeszwą i dobrą przyczepnością. Unikaj częstego noszenia bardzo wysokich obcasów, które podnoszą ryzyko.
Planowanie obciążeń: rozkładaj treningi tak, by unikać nagłych skoków intensywności. Zwiększaj objętość maksymalnie o 10% tygodniowo, aby nie przeciążać kontroli nerwowo‑mięśniowej.
| Element | Co robić | Korzyść |
|---|---|---|
| Wzmacnianie | Ćwiczenia siły i stabilizacji | Lepsza ochrona więzadeł |
| Technika | Praca nad lądowaniem i krokiem | Niższe ryzyko urazu |
| Regeneracja | Dieta, sen, suplementy jeśli zalecane | Silniejsze tkanki łączne |
„Systematyczna praca nad ruchem to najlepsza inwestycja w odporność kolana.”
Bezpieczny plan powrotu do aktywności: jak wracać do sportu i codziennych obciążeń bez nawrotu bólu
Powrót do obciążeń warto przeprowadzić etapami, które monitorują reakcję stawu. Plan opieramy na jasnych kryteriach: brak narastającego bólu, kontrola opuchlizny, pełny lub akceptowalny zakres ruchu, stabilność i siła.
Codzienne obciążenia: najpierw chód bez utykania, wchodzenie po schodach i lekkie przysiady do zakresu bez bólu. Stopniowo wydłużamy czas stania i chodzenia. Jeśli pojawia się ograniczenie ruchomości lub powrót objawów, cofamy tempo.
Progresja do sportu: rower lub ergometr → trucht → zmiany kierunku → skoki i lądowania → trening specyficzny dla dyscypliny. W każdym przypadku obserwujemy reakcję kolana i dostosowujemy obciążenie.
Praktyczna zasada: powrót do pełnych aktywności fizycznej następuje po pozytywnych testach funkcjonalnych i ocenie specjalisty. Jeśli następnego dnia utrzymuje się lub narasta ból, zmniejszamy obciążenie i konsultujemy plan dalej — to bezpieczne podejście w każdym przypadku.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.