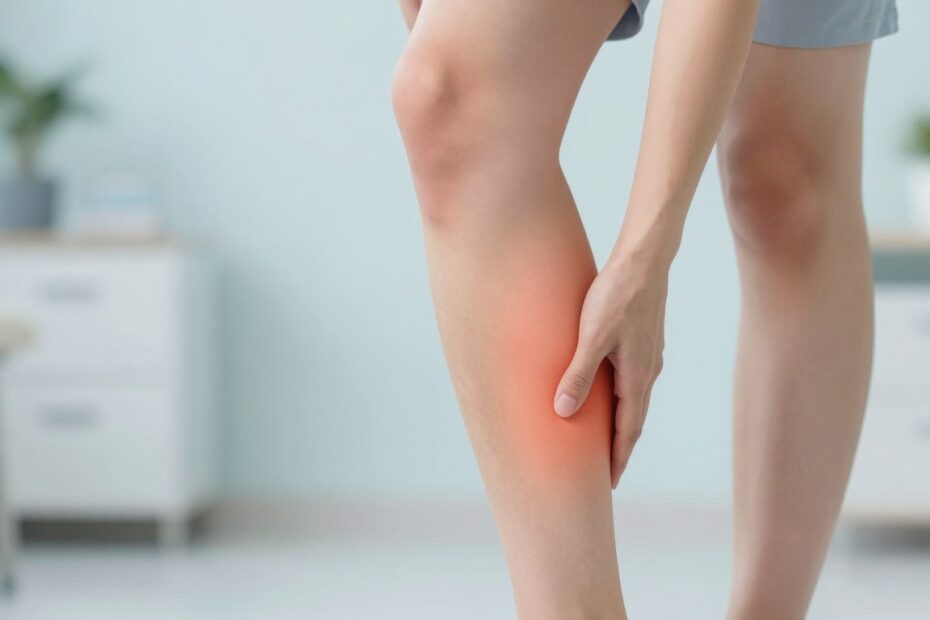
Czy promieniowanie bólu z okolicy biodra zawsze oznacza zwyrodnienie kręgosłupa, czy może kryć się coś innego?
Promieniowanie z rejonu biodra może zmieniać codzienne życie i wzbudzać lęk. Często towarzyszą mu drętwienie, mrowienie i osłabienie siły, co sugeruje udział struktur nerwowych.
Wyjaśnimy, czym jest ten rodzaj dolegliwości i dlaczego określenie „rwanie” wskazuje na złożone przeciążenia całej kończyny. Omówimy typowe miejsca podrażnienia wzdłuż toru nerwu kulszowego oraz najczęstsze przyczyny: kręgosłup lędźwiowy, staw biodrowy, tkanki okołostawowe i staw krzyżowo-biodrowy.
Kluczowa jest wielopoziomowa diagnostyka, a nie jedynie doraźne uśmierzanie. Dowiesz się, kiedy objawy wymagają pilnej reakcji i jak przygotować się do wizyty u specjalisty.
Kluczowe wnioski
- Promieniowanie z biodra może pochodzić z różnych źródeł: kręgosłupa, stawu lub tkanek miękkich.
- Objawy mieszane (ból + drętwienie + osłabienie) wymagają szybszej diagnostyki.
- Dobra samoobserwacja i właściwe badania obrazowe przyspieszają rozpoznanie.
- Leczenie powinno być wielowymiarowe, nie tylko przeciwbólowe.
- Rozpoznanie często wymaga konsultacji neurologicznej i ortopedycznej.
Jak rozpoznać, że ból promieniuje od biodra do stopy, a nie „przeskakuje” między miejscami
Czasem dolegliwość tworzy wyraźną linię przez udo i łydkę, innym razem skacze między punktami — rozróżnienie ma znaczenie diagnostyczne. Ważne jest, by zwrócić uwagę na charakter i kierunek promieniowania.
Objawy o podłożu neurologicznym zwykle bywają rwące, palące lub jak „prąd”. Towarzyszy im mrowienie i drętwienie wzdłuż jednej ścieżki.
Gdy dolegliwość przebiega od pośladka przez tył uda do stopy, wskazuje to na nerwowy tor. Punkowy, przemieszczający się ból częściej sugeruje napięcie mięśniowe lub przeciążenie tkanek.
- Zauważ, czy ból nasila się przy kaszlu lub napięciu — to objaw komponentu nerwowego.
- Prowadź prosty dziennik: miejsce startu, kierunek, czynniki nasilające, pora dnia.
- Jeśli dolegliwość pojawia się po długim siedzeniu, bardziej prawdopodobny jest problem kręgosłupa; po długim chodzeniu — mechaniczny.
| Cecha | Przebieg nerwowy | Przebieg mięśniowy/stawowy |
|---|---|---|
| Charakter | rzadko punktowy, raczej piekący/kłujący | punktowy, tępy lub uciskowy |
| Czucie | mrowienie, drętwienie | bez zaburzeń czucia |
| Wyzwalacze | kaszel, napinanie, zmiana pozycji | obciążenie, długie chodzenie |
| Dotarcie do stopy | częste | rzadsze |
Sygnały ostrzegawcze, gdy ból lewej nogi wymaga pilnej konsultacji
Gdy pojawiają się gwałtowne zaburzenia neurologiczne, czas reakcji ma kluczowe znaczenie.
Natychmiast skontaktuj się z SOR lub lekarzem, jeśli wystąpią: nagłe osłabienie siły w kończynie dolnej (np. opadanie stopy, trudności ze wspięciem na palce), nieuwaga przy stawianiu kroków lub nagłe potykanie się.
Równie alarmujące są zaburzenia czucia w okolicy krocza oraz problemy ze zwieraczami — to objaw, który może być sygnałem poważnego ucisku kręgosłupa i wymaga pilnej diagnostyki.
- Silny ból uniemożliwiający chodzenie, gorączka lub świeży uraz — zgłoś to od razu.
- Opadanie stopy, nagłe pogorszenie funkcji mięśni czy narastające drętwienie — nie zwlekaj.
- Przygotuj krótką notatkę: kiedy zaczęło się, czy promieniuje, czy występują zaburzenia oddawania moczu lub stolca.
| Objaw | Dlaczego to ważne | Co zrobić |
|---|---|---|
| Osłabienie mięśni kończyny dolnej | Może świadczyć o ucisku nerwu | Natychmiastowa konsultacja, obrazowanie |
| Zaburzenia czucia w okolicy krocza | Ryzyko uszkodzenia nerwów krzyżowych | SOR/neurologiczna pilna ocena |
| Utrata kontroli nad pęcherzem/odbytem | Może być objawem zespołu ogona końskiego | Wezwanie pomocy bez zwłoki |
Ból lewej nogi od biodra do stopy jako objaw problemu z kręgosłupa lędźwiowego
Gdy źródło leży w kręgosłupie, dolegliwości mogą sięgać niżej niż sam segment uszkodzenia. Ucisk korzeni nerwowych w odcinku lędźwiowym prowadzi do promieniowania o charakterze rwącym, palącym lub elektrycznym.
Rwa kulszowa i udowa zwykle daje też mrowienie, drętwienie i okresowe osłabienie mięśni. Pacjenci opisują to jako „jak prąd” lub ostre kłucie wzdłuż określonego toru.
Typowe czynniki nasilające to długie siedzenie, schylanie i skręty tułowia. Ulga często przychodzi w pozycji stojącej lub leżącej z lekko ugiętymi kolanami.
Główną przyczyną bywa przepuklina dysku uciskająca korzenie. W podejrzeniu rwy najważniejsze badania to MRI kręgosłupa lędźwiowego bez kontrastu, które stosuje się do potwierdzenia obrazu.
W niektórych przypadkach objawy mogą naśladować schorzenia stawu biodrowego. Dlatego konieczne jest badanie neurologiczne i ocena siły oraz czucia, a ścieżka postępowania obejmuje ocenę kliniczną, obrazowanie i leczenie zachowawcze; zabiegi operacyjne rozważa się przy narastających deficytach.
Gdy źródłem jest staw biodrowy: koksartroza, ograniczenie ruchu i ból w pachwinie
Zmiany zwyrodnieniowe w stawie rozwijają się powoli i zaczynają się od dyskomfortu w pachwinie oraz porannej sztywności. Często pierwsze objawy są subtelne i nasilają się przez lata.
Profil „stawowy” rozpoznasz po trudności z rotacją uda, problemach z zakładaniem skarpet oraz bólu przy wstawaniu. Dolegliwość może promieniować ku kolanu, co myli pacjentów i lekarzy.
- Typowe objawy: ból biodra w pachwinie, utykanie, skrócony zakres ruchu.
- Funkcjonalnie: „kaczkowaty” chód, osłabienie mięśni uda, chrobotanie przy ruchu.
- Zmiany rozwijają się stopniowo; pacjent często adaptuje sposób chodzenia.
Badania zaczyna się od RTG, które pokazuje zmniejszenie szpary stawowej i osteofity. W wątpliwych przypadkach lekarz rozszerzy diagnostykę o MRI.
Leczenie obejmuje kontrolę obciążenia, fizjoterapię i farmakoterapię przeciwbólową. W zaawansowanych stadiach rozważa się opcje zabiegowe, w tym endoprotezoplastykę.
| Cecha | Objaw | Postępowanie |
|---|---|---|
| Poranna sztywność | Ograniczona rotacja, dyskomfort w pachwinie | Ćwiczenia rozciągające, fizjoterapia |
| Chód | Utykanie, „kaczkowaty” wzorzec | Korekcja obciążenia, wkładki, trening chodu |
| Obrazowanie | RTG: zwężenie szpary stawowej; MRI przy wątpliwościach | Ocena ortopedyczna, plan leczenia zachowawczego lub operacyjnego |
Ból z boku biodra i uda: zapalenie kaletki krętarza większego oraz entezopatie
Charakterystyczne objawy pojawia się jako silna tkliwość po bocznej stronie biodrze i uda, zwłaszcza w nocy lub przy leżeniu na bolesnym boku.
Zapalenie kaletki daje punktową bolesność przy ucisku i nasilenie przy wstawaniu, wsiadaniu do auta czy schodzeniu po schodach. Entezopatia dotyczy przyczepów mięśniowych (pośladkowy średni/mniejszy, gruszkowaty) i nasila się przy chodzeniu lub bieganiu.
Badania stosuje się ultrasonografię jako szybkie rozpoznanie tkanek okołostawowych; w trudnych przypadkach wskazane MRI.
- Jak rozróżnić: punktowy ucisk nad krętarzem vs ból w pachwinie sugerujący staw.
- Przyczyny często leżą w przeciążeniach treningowych lub zaburzonej kontroli miednicy.
- Postępowanie: modyfikacja aktywności, stopniowe obciążanie i fizjoterapia ukierunkowana na pracę mięśni i mobilizację tkanek miękkich.
| Cecha | Kaletka krętarza | Entezopatia |
|---|---|---|
| Lokalizacja | Boczna powierzchnia przy krętarzu | Bok/tył, przyczepy mięśniowe |
| Objawy nocne | częste | możliwe |
| Badania | USG pomocne | USG; MRI w trudnych przypadkach |
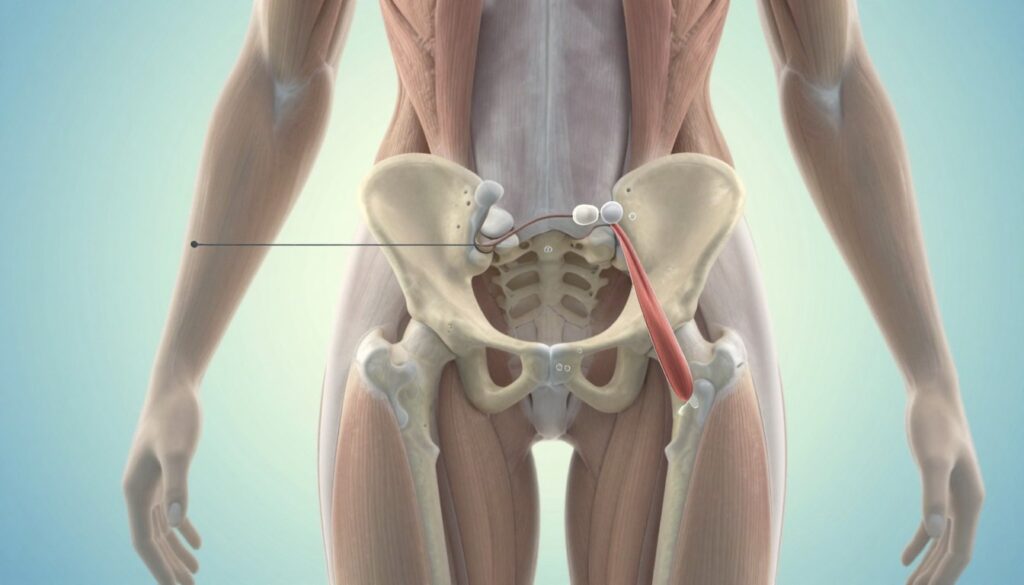
Ból biodra i pośladka: staw krzyżowo-biodrowy oraz zespół mięśnia gruszkowatego
Objawy w pośladku często wskazują na staw krzyżowo-biodrowy (SI) lub na zespół mięśnia gruszkowatego. Oba źródła mogą imitować rwę kulszową.
W praktyce, gdy ból biodra i pośladka nasila się przy długim staniu lub siedzeniu, lub po upadku na pośladek, należy rozważyć SI jako przyczynę.
Mięsień gruszkowaty, przy wzmożonym napięciu, uciska nerw i daje podobne dolegliwości. Badania obrazowe stawów często mają ograniczoną wartość; ważniejsze bywają testy funkcjonalne i palpacja.
- Typowe sygnały: ból przy zakładaniu spodni na stojąco, trudność z wchodzeniem po schodach, punktowa tkliwość w pośladku.
- W uzasadnionych przypadkach wykonuje się MRI stawów krzyżowo-biodrowych i oznaczenie HLA-B27 przy podejrzeniu ZZSK.
- Leczenie obejmuje techniki manualne, terapię tkanek i ćwiczenia stabilizujące miednicę oraz mięśni przykręgosłupowych.
| Cecha | Staw krzyżowo-biodrowy | Mięsień gruszkowaty |
|---|---|---|
| Typowy objaw | Ból w pośladku i dolnym odcinku pleców | Punktowy ból w pośladku z promieniowaniem |
| Badania | Testy kliniczne; MRI w wybranych przypadkach | Palpacja; testy rozciągające |
| Postępowanie | Mobilizacje, ćwiczenia stabilizujące, ocena zapalna | Rozluźnianie, terapia powięzi, trening siły |
Przygotuj dla specjalisty krótki opis: kiedy objawy się zaczęły, co nasila, gdzie dokładnie boli, czy występuje promieniowanie lub drętwienie. Taki szkic ułatwi trafną ocenę przypadku.
Rzadziej oczywiste, ale ważne przyczyny: jałowa martwica głowy kości udowej i uszkodzenie obrąbka
Warto rozważyć rzadkie jednostki, gdy objawy są nietypowe lub nie ustępują mimo leczenia.
Jałowa martwica głowy kości udowej często zaczyna się dyskretnie — początkowo bez wyraźnych dolegliwości. Potem pojawia się ból i sztywność, najczęściej w pachwinie, i nasila się przy chodzeniu.
Czynniki ryzyka to przewlekłe sterydy, uraz (złamanie, zwichnięcie), nadużywanie alkoholu oraz chemioterapia i radioterapia. W takich przypadkach najwcześniejszym i najczułym badaniem jest MRI bioder, bo RTG może być jeszcze prawidłowe.
Uszkodzenie obrąbka stawowego daje charakterystyczne objawy: ból w pachwinie, epizody blokowania, uczucie niestabilności i nasilenie przy sporcie lub dłuższym siedzeniu.
Najdokładniejsze badanie to MRI z kontrastem dostawowym; czasem wykonuje się zastrzyk diagnostyczny lub artroskopię w celu potwierdzenia i leczenia.
| Cecha | Jałowa martwica | Uszkodzenie obrąbka |
|---|---|---|
| Objawy początkowe | często bezbolesne | ból przy ruchu |
| Najlepsze badanie | MRI bioder | MRI z kontrastem dostawowym |
| Typowe sygnały | sztywność, ból w pachwinie | blokowanie, niestabilność |
Przygotuj dla specjalisty informacje o aktywności sportowej, urazach skrętnych i epizodach blokowania. To ułatwi szybką decyzję o odpowiednich badaniach.
Jak przygotować się do diagnostyki: wywiad, samoobserwacja i proste testy funkcjonalne
Ważne jest, by przed wizytą zebrać konkretne informacje. Zaplanuj krótki opis: kiedy zaczęła się dolegliwość, czy był uraz, skąd zaczyna się ból i dokąd promieniuje.
Przez 7 dni prowadź prostą obserwację: natężenie w skali 0–10, pora dnia, dystans marszu i jakość snu. Zanotuj, czy występuje sztywność poranna w biodra oraz jakie aktywności nasilają objawy.
Przy podejrzeniu komponentu nerwowego zwróć uwagę na drętwienie, mrowienie, opadanie stopy lub trudność stania na palcach i piętach. To kluczowe sygnały dla specjalisty.
Bezpieczne testy domowe: sprawdź, czy dolegliwość nasila się przy wstawaniu z krzesła, zakładaniu skarpet lub wchodzeniu po schodach. Ucisk bocznej części biodra może ujawnić tkliwość.
| Co przygotować | Dlaczego | Jak wykorzysta lekarz |
|---|---|---|
| Lista objawów i dat | Ułatwia określenie początku i przebiegu | Skierowanie na odpowiednie badania |
| Dotychczasowe RTG/MRI | Porównanie zmian obrazowych | Ocena progresji lub innej przyczyny |
| Lista leków i chorób | Wpływa na terapię i ryzyko | Dostosowanie leczenia i badań |
| Dziennik 7 dni | Pokazuje wzorce nasilenia | Pomaga w różnicowaniu komponentów |
Granice samodzielnych testów: to narzędzie do opisania dolegliwości, nie do stawiania diagnozy. Jeśli objawy szybko się nasilają, skontaktuj się z lekarzem.
Badania obrazowe i ocena specjalistyczna: kiedy RTG, kiedy USG, a kiedy MRI
Nie każde badanie daje te same informacje — ważne jest dopasowanie metody do podejrzeń klinicznych.
RTG wykrywa głównie zmiany zwyrodnieniowe, deformacje i złamania. W praktyce stosuje się je przy podejrzeniu koksartrozy i ocenie stopnia zmian w stawie biodrowym.
USG ma przewagę przy ocenie tkanek miękkich. Jest użyteczne w zapaleniu kaletki krętarza większego, entezopatiach i wykrywaniu wysięku po bocznej stronie biodra.
MRI bywa pierwszorzędne w objawach neurologicznych sugerujących ucisk korzeni kręgosłupa. MRI stosuje się też przy podejrzeniu jałowej martwicy głowy kości udowej oraz w diagnostyce uszkodzenia obrąbka (często z kontrastem dostawowym).
Ścieżka specjalistyczna: ortopeda dla stawu biodrowego, neurolog przy objawach korzeniowych, fizjoterapeuta do oceny funkcji, a czasem reumatolog przy podejrzeniu zapalenia.
- Zapytaj: co jest najbardziej prawdopodobną przyczyną i jakie badanie to potwierdzi.
- Poproś o wyjaśnienie, co wykluczamy i jaki jest plan leczenia po wyniku.
| Badanie | Główne wskazanie | Co wykrywa |
|---|---|---|
| RTG | Podejrzenie koksartrozy, uraz | Zmiany zwyrodnieniowe, deformacje, złamania |
| USG | Ból bocznej części biodra, podejrzenie kaletki | Entezopatie, wysięk, zmiany tkanek miękkich |
| MRI | Objawy nerwowe, podejrzenie martwicy, uszkodzeń obrąbka | Ucisk korzeni, martwica głowy kości udowej, uszkodzenia wewnątrzstawowe |
Leczenie bólu promieniującego: co można zrobić krok po kroku, zanim problem stanie się przewlekły
Skuteczne leczenie zaczyna się od prostych zasad: ochrona przed prowokacją, ale bez pełnego unieruchomienia oraz stopniowe przywracanie ruchu.
- 48–72 godziny: ogranicz aktywności, które nasilają dolegliwości. Stosuj krótkie przerwy w pozycji siedzącej i delikatny ruch, by zapobiec sztywnieniu.
- Przejście do ruchu kontrolowanego: wprowadzaj krótkie spacery i łagodne ćwiczenia rozciągające; unikaj gwałtownych obciążeń.
Farmakoterapia wspiera funkcję. NLPZ i leki przeciwbólowe zmniejszają stan zapalny i ból, co ułatwia udział w rehabilitacji. To dodatek, nie zastępstwo terapii ruchowej — decyzję podejmuje lekarz.
Fizjoterapia dobiera techniki do przyczyny. Przy komponentach nerwowych stosuje się neuromobilizację. Przy przeciążeniach pracuje się manualnie i nad tkankami. Reedukacja chodu usuwa kompensacje.
- Ramy ćwiczeń: wzmacnianie stabilizacji miednicy, delikatne rozciąganie zginaczy, stopniowa progresja obciążeń.
- Praca nad mięśniami skupia się na kontroli ruchu, nie na jednorazowej sile.
W wybranych przypadkach rozważa się iniekcje (steryd, kwas hialuronowy) w celu zmniejszenia bólu i umożliwienia rehabilitacji. Kryteria eskalacji to brak poprawy mimo terapii, narastające deficyty lub podejrzenie uszkodzeń wymagających zabiegu.
Jak nie utrwalić problemu: unikaj długiego bezruchu i ignorowania przeciążeń. Wczesne ćwiczenia i celowana fizjoterapia ograniczają ryzyko przewlekłości.
Życie bez nawrotów: ergonomia, aktywność i nawyki, które odciążają biodro, kręgosłup i stopę
Strategia zapobiegania nawrotom powinna łączyć ćwiczenia stabilizacyjne, korekcję chodu i kontrolę masy ciała.
Regularna aktywność dostosowana do możliwości utrzymuje mobilność stawu i siłę mięśni. Stopniowy powrót do sportu minimalizuje ryzyko przeciążeń.
Ergonomia w pracy i przerwy co 30–60 minut zmniejszają obciążenie kręgosłupa. Dobre obuwie z amortyzacją koryguje przenoszenie sił przez kończyny.
Ucz się rozpoznawać wczesne sygnały nawrotu — poranna sztywność, ból po spacerze, nocna tkliwość lub drętwienie — i reaguj szybko.
Co robić, gdy objawy wrócą: przerwij forsowną aktywność, skonsultuj plan ćwiczeń i rozważ ponowną diagnostykę, aby uniknąć przewlekłości i utraty jakości życia.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.