Czy nagły ból i poranna sztywność w małych stawach stopy może być początkiem poważnej choroby, a nie tylko efektem złych butów?
Dolegliwości w obrębie stóp często oznaczają więcej niż chwilowe przeciążenie. Nawet niewielki obrzęk, zaczerwienienie czy ból palców może sygnalizować proces zapalny związany z reumatoidalne zapalenie stawów.
Wczesne rozpoznanie i szybkie wdrożenie leczenia zmniejsza ryzyko trwałych zmian i utraty sprawności. W artykule pokażemy, jak odróżnić objawy zapalenia stawów od przeciążeń oraz kiedy konieczna jest konsultacja lekarska.
Krótka mapa artykułu: rozpoznanie typowych objawów, różnicowanie przyczyny, diagnostyka krok po kroku i praktyczne wskazówki dotyczące leczenia oraz zapobiegania zmianom.
Kluczowe wnioski
- Nie lekceważ uporczywego bólu i porannej sztywności w stawach stopy.
- Obrzęk, zaczerwienienie i ograniczenie ruchu zwiększają prawdopodobieństwo zapalenia stawów.
- Wczesna diagnoza reumatoidalne zapalenie stawów poprawia rokowanie i komfort życia.
- Różnicowanie z przeciążeniem wymaga oceny objawów i historii choroby.
- Artykuł zawiera praktyczne listy: co obserwować, co porównać i co przygotować na wizytę u lekarza.
Czym jest stopa reumatoidalna i jak łączy się z reumatoidalnym zapaleniem stawów
Stopa reumatoidalna nie jest odrębną jednostką chorobową, lecz zbiorem patologicznych zmian, które rozwijają się w przebiegu reumatoidalnego zapalenia stawów.
Reumatoidalne zapalenie stawów to autoimmunologiczna choroba tkanki łącznej. Przewlekły stan zapalny obejmuje błonę maziową stawów. To prowadzi do obrzęku, bólu i ograniczenia ruchomości. Z czasem dochodzi do uszkodzeń chrząstek, kości, więzadeł i ścięgien.
Więzadła i ścięgna ulegają rozciągnięciu lub uszkodzeniu. To zmienia biomechanikę chodu i sprzyja deformacjom. Dlatego pierwsze objawy często pojawiają się w małych stawach palców i mają charakter symetryczny.
Do przyczyny zaostrzeń należą uwarunkowania genetyczne, infekcje, palenie papierosów, przewlekły stres i błędy dietetyczne. RZS częściej dotyka kobiety w wieku 30–60 lat, lecz może wystąpić u każdego.
- Różnica: RZS to specyficzne zapalenie stawów, które wymaga wczesnej diagnostyki.
- Konsekwencja: zmiany w stopie wpływają na skórę, obciążanie stóp i funkcję całego układu ruchu.
Bóle reumatyczne w stopach: objawy, które powinny zwrócić uwagę
Pierwsze sygnały często są subtelne: poranna sztywność, tkliwość i chwilowe ocieplenie okolicy stawów. Objawy te zwykle ustępują po rozchodzeniu się, ale powtarzają się codziennie.
Warto obserwować lokalizację bólu — przodostopie, okolice pięty i stawu skokowego to miejsca, które najczęściej dają znać o problemie. Przy widocznym obrzębie lub zaczerwienieniu podejrzenie zapalenia stawów wzrasta.
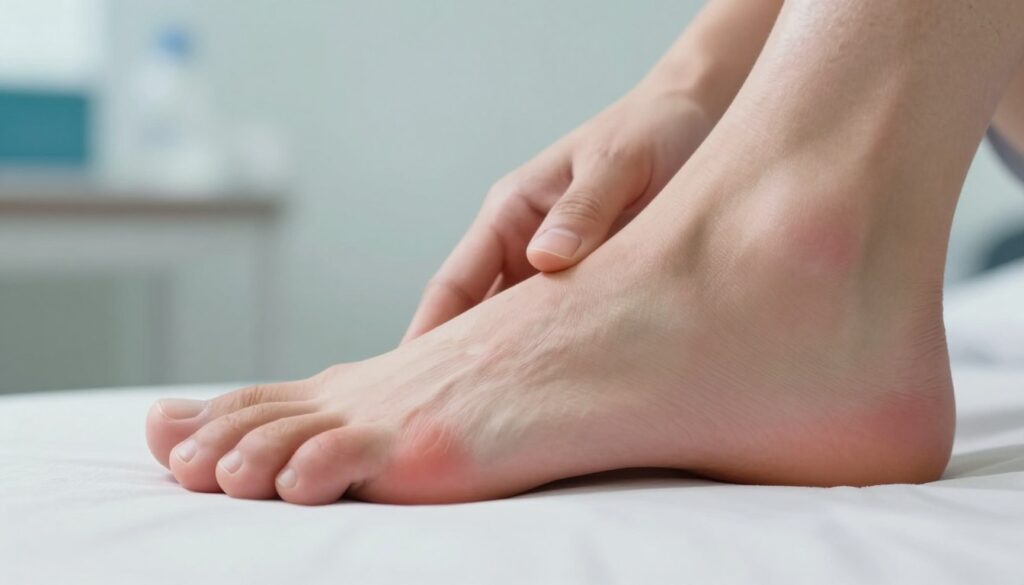
W palcach pojawia się narastająca tkliwość, trudność w zgięciu i dyskomfort przy noszeniu obuwia. Z czasem mogą rozwijać się typowe deformacje: halluksy, palce młotkowate czy płaskostopie.
Skóra reaguje tam, gdzie zmienia się punkt podparcia — powstają modzele, odciski i miejscowe rogowacenie, które mogą palić lub uciskać.
- Objawy ogólne: zmęczenie, stan podgorączkowy, spadek apetytu — wspierają podejrzenie choroby zapalnej.
- Jeśli ból zmienia się w stałą deformację lub ogranicza funkcję, konieczna jest szybka konsultacja i diagnostyka.
Różnicowanie dolegliwości: kiedy ból stóp sugeruje zapalenie stawów, a kiedy przeciążenie
Prosty schemat obserwacji pomoże ocenić źródło dolegliwości. Najpierw sprawdź, czy ból i sztywność pojawiają się po bezruchu (np. rano) i czy towarzyszy im obrzęk lub ocieplenie skóry — to sugeruje zapalenie stawów.
Jeśli dolegliwości nasilają się po długim chodzeniu, po nowym obuwiu i ustępują po odpoczynku, prawdopodobne jest przeciążenie. Przeciążenie zwykle daje punktowy ból i tworzy modzele lub odciski, ale nie powoduje trwałego zaczerwienienia stawu.
Obserwuj dynamikę: czy objawy pojawiają się falami, czy narastają z tygodnia na tydzień? Zapalenia stawów często obejmują więcej stawów i prowadzą do postępującej deformacji.
- Czerwone flagi: wyraźny obrzęk i zaczerwienienie obrębie stawów, narastające ograniczenie ruchu, ból nie ustępujący po odpoczynku, pogorszenie chodu — wymagana pilna konsultacja.
- Typowe błędy: utożsamianie bólu palców jedynie z haluksami, ignorowanie porannej sztywności, leczenie tylko skóry bez oceny stawów.
Decyzja o diagnostyce zapada, gdy wzorzec sugeruje stan zapalny lub gdy dolegliwości nie mijają. Wtedy rozpoczyna się ścieżka diagnostyczna obejmująca badanie kliniczne i obrazowe oraz ocenę funkcji stopy.
Kiedy potrzebna jest diagnostyka i jak wygląda krok po kroku
Gdy poranna sztywność, obrzęk i cieplejsza skóra utrzymują się kilka dni, warto zgłosić się na ocenę specjalistyczną. To sygnał, że może zachodzić proces zapalny w obrębie stawów.
Krok 1 — wywiad i badanie: lekarz pyta o czas trwania objawów, poranny charakter sztywności, symetrię dolegliwości i objawy ogólne. W badaniu oceni tkliwość, obrzęk, zakres ruchu i widoczne deformacje.
Krok 2 — badania obrazowe i laboratoryjne: RTG pokazuje zmiany bardziej zaawansowane, natomiast rezonans magnetyczny wykrywa ogniska zapalenia bardzo wcześnie. Badania krwi pomagają potwierdzić podejrzenie reumatoidalnego zapalenia stawów i określić przebieg choroby.
Krok 3 — diagnostyka funkcjonalna stóp: podoskop ocenia wysklepienie i ustawienie stawu skokowego, plantograf lokalizuje przeciążenia podczas chodu, a mata tensometryczna mierzy rozkład nacisków. Te dane wspierają decyzje o wkładkach ortopedycznych i ortezach.
„Diagnostyka biomechaniczna nie zastąpi rozpoznania RZS, lecz uzupełnia obraz i kieruje leczeniem rehabilitacyjnym.”
- Przyjdź przygotowany: zapisz czas trwania objawów, co nasila i łagodzi dolegliwości.
- Wynik badań wpływa na dobór wkładek ortopedycznych, plan fizjoterapii i dalsze leczenie.
- Gdy objawy narastają lub ograniczają chodzenie — diagnostyka powinna być pilna.
Co możesz zrobić dalej: leczenie, wkładki ortopedyczne i codzienna profilaktyka sprawności
Po postawieniu rozpoznania warto niezwłocznie ustalić plan leczenia i działania profilaktyczne.
Leczenie zwykle łączy farmakoterapię (leki modyfikujące przebieg choroby, terapie biologiczne, glikokortykosteroidy przy zaostrzeniach) z fizjoterapią i zabiegami wspomagającymi. NLPZ stosuje się doraźnie przy nasileniu dolegliwości.
Indywidualne wkładki pomagają rozłożyć nacisk podeszwowy, amortyzują mikrowstrząsy i odciążają miejsca podatne na deformacje. Przy zaawansowanych zmianach zaleca się także ortezy i stabilizatory z materiałów zmniejszających otarcia skóry.
Regularnie kontroluj stopy pod kątem pęcherzy, odcisków i zmiany zabarwienia skóry. Utrzymanie prawidłowej masy ciała, rzucenie palenia i dobrane ćwiczenia pomogą zachować sprawność i ograniczyć postęp zmian w stopa reumatoidalna.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.
