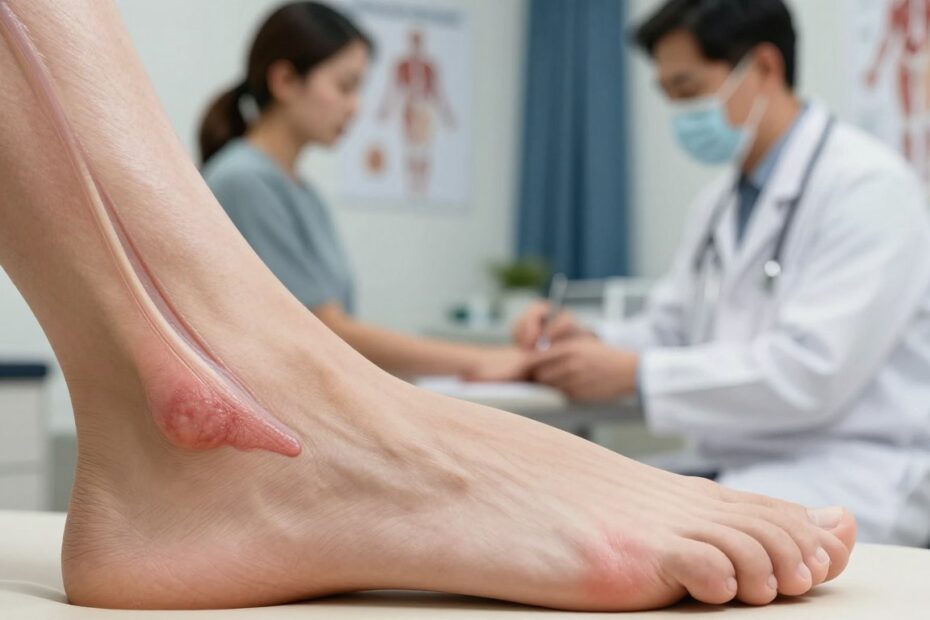
Czy nagłe pogrubienie przy pięcie zawsze zapowiada poważny problem? To pytanie zadaje sobie wiele osób aktywnych fizycznie i pacjentów. Krótka odpowiedź brzmi: nie zawsze, lecz wymaga uwagi.
Ścięgno Achillesa to największe i najbardziej obciążone ścięgno w ciele. Przenosi siły z mięśni łydki na stopę i odpowiada za wspięcie na palce oraz dynamiczne ruchy.
Zmiana grubości może wynikać z odczynu zapalnego, tendinopatii lub przebudowy tkanki po mikrourazach. Takie pogrubienie często idzie w parze z bólem, poranną sztywnością i tkliwością przy ucisku.
W artykule wyjaśnimy, jakie badania pomagają rozstrzygnąć przyczynę — kiedy wystarczy USG, a kiedy potrzebne będzie MRI. Podpowiemy też, jakie objawy nakierowują diagnostykę oraz proste kroki, by zmniejszyć ryzyko nawrotu.
Kluczowe wnioski
- Pogrubienie może mieć różne przyczyny, od zapalenia po zmiany degeneracyjne.
- Ścięgno achillesa przenosi duże siły i drobne zmiany wpływają na chód i bieg.
- USG to najczęstsze badanie pierwszego wyboru; MRI przy złożonych przypadkach.
- Zwracaj uwagę na ból, sztywność poranną i tkliwość.
- Wczesna diagnostyka i ćwiczenia profilaktyczne zmniejszają ryzyko uszkodzenia.
Co oznacza pogrubienie ścięgna Achillesa i dlaczego nie warto go ignorować
Zwiększona objętość ścięgna przy pięcie to sygnał, że tkanek nie nadążają z regeneracją po przeciążeniach.
Takie zgrubienie może być wynikiem obrzęku w przebiegu zapalenie lub przewlekłej przebudowy włókien w tendinopatii. W pierwszym etapie zmiana może być odwracalna przy odpoczynku i odpowiedniej terapii.
Mechanizm jest prosty: powtarzające się mikrourazów kumulują się, gdy obciążenia przewyższają zdolność do regenerację. To prowadzi do zmian w strukturze tkanek i pojawienia się dolegliwości.
Ignorowanie objawu zwiększa ryzyko przewlekłości, narastających uszkodzenia i ograniczeń aktywności. Pamiętaj, że natężenie bólu nie zawsze odzwierciedla skalę problemu.
- Zgłoś się szybciej, gdy dolegliwości narastają lub ból utrudnia chodzenie.
- We wczesnym stadium zmiany często reagują na modyfikację treningu i rehabilitację.
Najczęstsze objawy, które towarzyszą zmianom w obrębie ścięgna
Typowe objawy obejmują przede wszystkim ból nad guzem piętowym. Dolegliwość nasila się podczas chodzenia, biegania i przy wspięciu na palce.
Poranna sztywność to częsty sygnał przeciążenia. Tkliwość przy dotyku i wyczuwalne pogrubienie lub guzki mówią o lokalnej reakcji tkanek.
Czasem pojawia się obrzęk, zaczerwienienie i uczucie ocieplenia skóry. Pacjent może mieć trudność z dopasowaniem obuwia i odczuwać osłabienie łydki przy podnoszeniu ciała.
Objawy wpływają na funkcję: spada siła mięśni łydki, kontrola ruchu w stawie skokowym słabnie, a wykonanie jednonożnego wspięcia staje się problemu z wykonaniem.
- Porównuj stronę prawą i lewą po wysiłku.
- Notuj, czy ból ustępuje po odpoczynku, czy narasta.
- Utrzymywanie się objawów lub ich progresja wymaga diagnostyki, zamiast przeczekiwania.
Pogrubienie ścięgna Achillesa a przeciążenia – najczęstsze przyczyny
Do narastania zmiany prowadzi często nagły wzrost obciążeń bez odpowiedniej adaptacji tkanek. W praktyce oznacza to, że przeciążenia przewyższają zdolność do odbudowy i pojawiają się mikrourazów oraz miejscowy odczyn zapalny.
Błędy treningowe są szczególnie istotne u osób aktywnych. Nagłe zwiększenie dystansu, intensywne interwały czy podbiegi bez stopniowej progresji szybko powodują problem.
Niedostateczne przygotowanie ciała też szkodzi: brak rozgrzewki, ograniczona mobilność i słabe mięśnie łydki zwiększają napięcie w obrębie ścięgna podczas chodu i biegu.
Biomechanika kończyny zmienia rozkład sił. Nieprawidłowe ustawienie stawu kolanowego, biodra czy miednicy, a także deformacje stopy (płaskostopie lub stopa wydrążona) przyczyniają się do narastania przeciążeń.

- Obuwie i wkładki: złe buty potęgują siły działające na ścięgno.
- Czynniki pozasportowe: otyłość i praca stojąca dają przewlekłe obciążenia.
Kiedy pogrubienie może sugerować uszkodzenie strukturalne lub ryzyko zerwania
Nagłe nasilenie dolegliwości przy pięcie może wskazywać na uszkodzenie strukturalne, a nie tylko zapalenie.
Czerwone flagi to narastający ból mimo odpoczynku, wyraźne ograniczenie funkcji oraz pogorszenie siły przy wspięciu na palce. Gdy objawy utrzymują się tygodniami, rośnie ryzyko istotnych zmian w strukturze ścięgna.
- Utrzymujące się dolegliwości i wyczuwalne guzki — podejrzenie uszkodzenia.
- Spadek tolerancji obciążeń i trudność w odbiciu stopy — pilna diagnostyka.
- Nagły ostry ból z utratą funkcji — możliwe zerwanie i szybka konsultacja.
| Objaw | Co sugeruje | Zalecane badanie |
|---|---|---|
| Nasilający się ból i guz | Przewlekłe uszkodzenia/tendinopatia | USG |
| Utrata siły wspięcia | Możliwe częściowe uszkodzenie | MRI |
| Ostry przeskok bólu, brak funkcji | Ryzyko zerwania | MRI i pilna konsultacja |
Przewlekłe zapalenie osłabia strukturę ścięgna i zwiększa prawdopodobieństwo poważniejszego urazu. Brak leczenia we wczesnym etapie może wymagać zabiegu i rehabilitacji liczonych w miesiącach.
Skonsultuj się, gdy dolegliwości utrudniają chodzenie lub tracisz zdolność dynamicznego odbicia ze stopy. Szybka diagnostyka zmienia plan leczenia i wynik.
Jakie badania najczęściej wyjaśniają przyczynę pogrubienia ścięgna
Szybka ocena obrazowa pozwala rozróżnić stan zapalny od przewlekłych zmian strukturalnych.
USG jest zwykle pierwszym badaniem. Jest szybkie, łatwo dostępne i pokazuje grubość oraz echostrukturę ścięgna achillesa. W badaniu ocenia się też obecność zwapnień, torbieli i zwłóknień oraz stopień unaczynienia, co wskazuje na aktywność zapalną.
USG pozwala sprawdzić sąsiednie tkanki: staw skokowy, mięśnie łydki i okolice trójkąta Kagera. Dzięki temu lekarz otrzymuje pełniejszy obraz problemu pacjenta i może lepiej dobrać terapię.
Rezonans magnetyczny (MRI) wykonuje się przy podejrzeniu pęknięć, rozległych uszkodzeń lub przewlekłych zmian wymagających dokładnej oceny tkanek miękkich. MRI uzupełnia USG, gdy obraz kliniczny nie jest jednoznaczny.
- Obrazowanie powinno być interpretowane razem z objawami i testami funkcjonalnymi.
- Dobra diagnostyka skraca drogę do skutecznego leczenia — od modyfikacji obciążeń po terapię fizykalną czy iniekcje.
Ocena funkcjonalna i biomechaniczna, czyli diagnostyka „w ruchu”
Diagnostyka „w ruchu” pozwala znaleźć przyczynę przeciążeń poza obrazem USG czy MRI. Badanie koncentruje się na tym, jak stopy, staw skokowy i łydki pracują podczas codziennych wzorców ruchu.
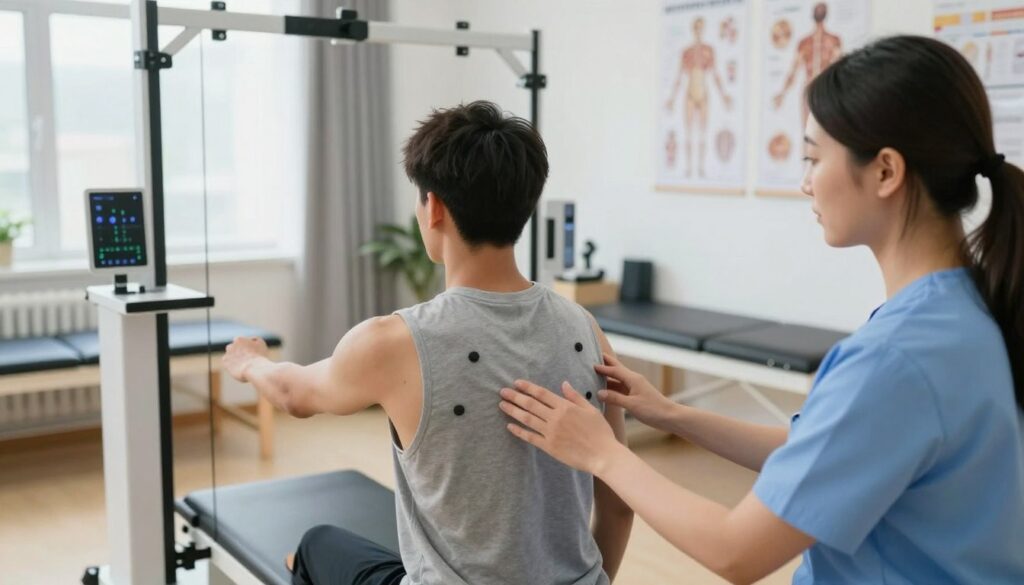
Kluczowe elementy oceny:
- Test wspięcia na palce — ocenia siły i tolerancję obciążenia ścięgna.
- Testy ekscentryczne — pokazują zdolność do kontrolowanego wydłużenia włókien.
- Analiza chodu i biegu — ocena fazy podporu i wybicia oraz ustawienia stopy.
| Test | Co wykrywa | Przykładowa interwencja |
|---|---|---|
| Wspięcie na palce | Osłabienie siły podudzia, ograniczenie ROM | Ćwiczenia siły, stopniowe zwiększanie obciążeń |
| Testy ekscentryczne | Intolerancja do obciążeń, ból przy wydłużeniu | Progresywne treningi ekscentryczne |
| Analiza wzorca chodu/biegu | Nadmierna pronacja stopy, zaburzenia kontroli biodra | Wkładki, korekcja biomechaniki, ćwiczenia kontroli nerwowo‑mięśniowej |
Wnioski z diagnostyki ruchu łączymy z planem terapii. Jeśli występują deficyty kontroli nerwowo‑mięśniowej biodra lub nadmierna pronacja stopy, konieczne są ukierunkowane ćwiczenia, zmiana obuwia lub wkładki.
Celem jest nie tylko zmniejszenie bólu doraźnie, ale korekta czynników generujących obciążenia. To zmniejsza ryzyko nawrotów i przywraca bezpieczną funkcję u osób aktywnych.
Leczenie zachowawcze: co robić od razu, aby zmniejszyć ból i stan zapalny
Szybkie wprowadzenie właściwych działań może znacznie zmniejszyć ból i zahamować rozwój zapalenie przy pięcie. W większości przypadków leczenie jest nieoperacyjne, jeśli zaczniemy je odpowiednio wcześnie.
Plan „od dziś” to przede wszystkim ograniczenie lub modyfikacja aktywności wywołujących dolegliwości. Unikaj podbiegów i intensywnych biegów, by nie dokładać kolejnych mikrourazów.
Cel wczesnego etapu to uspokojenie objawów, ale nie całkowite unieruchomienie, gdy nie ma takiej wskazania. Bezpieczny poziom bólu w trakcie rehabilitacji to zazwyczaj 2–3/10 w skali VAS.
Planuj dawkowanie obciążeń: mniejsza częstotliwość, niska intensywność i regularne dni odpoczynku wspierają regenerację tkanek. Monitoruj dolegliwości — jeśli ból po ćwiczeniach narasta znacząco, cofnij obciążenia.
Zbyt długie zwlekanie z leczeniem może przedłużyć problem nawet o kilka miesięcy. Skonsultuj się z fizjoterapeutą lub ortopedą przy bólu podczas chodzenia, szybkiej progresji objawów lub powtarzających się epizodach.
- Natychmiast: zmiana aktywności i kontrola bólu.
- W ciągu tygodni: stopniowe wprowadzanie ćwiczeń.
- Jeśli brak poprawy: konsultacja specjalistyczna.
Rehabilitacja i ćwiczenia, które wspierają przebudowę włókien ścięgna
Rehabilitacja opiera się na kontrolowanym obciążeniu, które toruje uporządkowaną przebudowę włókien i zwiększa tolerancję na siły działające podczas ruchu.
Cel to nie tylko doraźne zmniejszenie bólu, lecz trwała poprawa wytrzymałości i organizacji tkanek. Dzięki temu zmniejsza się ryzyko kolejnych uszkodzeń.
Program zawiera trzy filary: izometrię, pracę koncentryczną i ekscentryczną. Izometria często łagodzi ból na początku, potem stopniowo włącza się koncentrykę i ekscentrykę.
Klasyczny trening ekscentryczny to protokół Alfredsona — „heel drop” na stopniu z systematyczną progresją obciążenia. Należy indywidualizować schemat i monitorować objawy podczas zwiększania intensywności.
Mięśnie łydki (brzuchaty i płaszczkowaty) odzyskują siłę, która przekłada się na lepsze przenoszenie siły przez ścięgna. Przerwanie terapii po chwilowej poprawie zwiększa ryzyko nawrotu.
- Rozpocznij od ćwiczeń w odciążeniu, potem przejdź do pracy na jednej nodze.
- Stosuj stopniową progresję obciążeń i zapisuj reakcję bólową po treningu.
- Współpracuj z fizjoterapeutą, by dobrać tempo i uniknąć przedwczesnego zakończenia terapii.
Metody wspomagające leczenie i powrót do aktywności bez nawrotów
Gdy modyfikacja aktywności i ćwiczenia nie wystarczają, warto rozważyć metody wspomagające leczenie. Fala uderzeniowa (RSWT/ESWT) działa przeciwbólowo, poprawia mikrokrążenie i pobudza przebudowę, zwykle w serii 5–8 zabiegów.
Iniekcje mogą wspomóc regenerację: PRP dostarcza czynniki wzrostu, kwas hialuronowy poprawia ślizg okołościęgnowy, a kolagen wspiera odbudowę struktury. Te procedury ułatwiają kontynuowanie rehabilitacji, ale nie zastępują ćwiczeń.
Bezpieczny powrót do aktywności wymaga stopniowania obciążeń, kontroli objawów po treningu i korekty techniki, by zmniejszyć ryzyko nawrotów. Analiza obuwia i zastosowanie wkładki ortopedycznej pomagają ograniczyć przeciążenia.
Plan powrotu opieraj na kryteriach funkcjonalnych, a pacjenta informuj o ryzyku szybkiego powrotu (27–44%). Dzięki temu leczenia i rehabilitacja przyniosą trwały efekt, a powrót do sportu będzie bezpieczniejszy.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.