Czy nagły, rozlany ból z przodu stawu może skrywać coś poważniejszego?
Wiele osób myli jedną dolegliwość z inną, bo odczucia bywają trudne do wskazania.
W tym przewodniku zdefiniujemy, co pacjent zwykle nazywa „uszkodzeniem rzepki”, jakie urazu są najczęstsze oraz które symptomy wymagają pilnej konsultacji.
Opiszemy też, jak rozpoznać typowy ból przedniej części stawu i kiedy jego charakter sugeruje przeciążenie, a kiedy świeży uraz.
Podkreślamy: podobne dolegliwości mogą pochodzić z innych struktur, dlatego czasem warto wykonać badania obrazowe (USG, RTG, MRI lub TK).
Cel poradnika to pomóc zdecydować: co robić teraz i kiedy skierować się na badania, bez pochopnej samodiagnozy.
Najważniejsze wnioski
- Rozlany ból bywa mylący; warto obserwować przebieg dolegliwości.
- Unikaj aktywności, która nasila dolegliwość i skonsultuj się z ortopedą.
- Świeży uraz i nasilony ból wymagają pilnej oceny lekarskiej.
- Podobne symptomy mogą pochodzić z innych struktur stawu; obrazowanie bywa niezbędne.
- Poradnik pomoże zdecydować, kiedy sięgnąć po badania i jak działać bez samoleczenia.
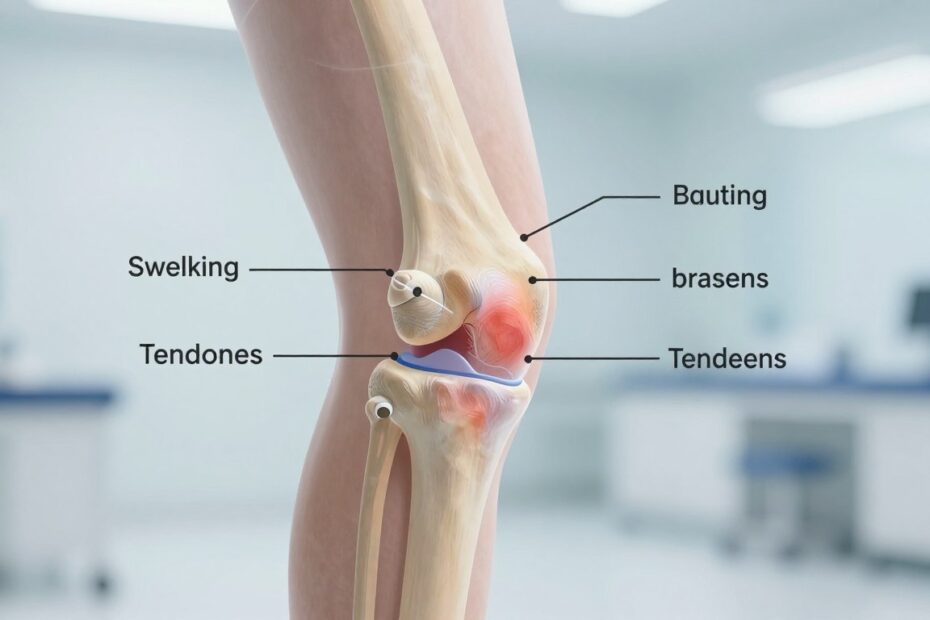
Rzepka w kolanie: gdzie jest i dlaczego tak łatwo o uraz stawu kolanowego
Rzepka to płaska kość osłaniająca przednią część stawu kolanowego. Leży nad kłykciami kości udowej i przesuwa się względem nich podczas zgięcia i wyprostu.
W stawie rzepkowo‑udowym rzepka pełni funkcję bloczka. Dzięki temu mięsień czworogłowy uda pracuje wydajniej, a moment siły rośnie przy prostowaniu nogi.
Funkcja ochronna oznacza też ryzyko: przy bezpośrednim uderzeniu lub upadku cienka kość może zostać uszkodzona. Dynamiczne obciążenia podczas biegu, skoków czy przysiadów mocno zwiększają siły działające na staw.
To tłumaczy, dlaczego dolegliwości często są rozlane i trudne do wskazania. Siły przenoszone przez ścięgna i więzadła rozkładają się na niewielką powierzchnię, co utrudnia precyzyjną lokalizację bólu przez pacjenta.
| Element | Rola | Dlaczego w praktyce ważne |
|---|---|---|
| Rzepka | Bloczek dla mięśnia | Zwiększa siłę prostowania uda |
| Staw rzepkowo‑udowy | Powierzchnia kontaktu z kością udową | Łatwo podlega przeciążeniu przy powtarzanych ruchach |
| Funkcja ochronna | Osłona kłykci kości | Ryzyko przy uderzeniu i upadku |
Uszkodzenie rzepki w kolanie objawy: co najczęściej czuje pacjent
Pacjenci zwykle skarżą się na sztywność i ból z przodu stawu. Dolegliwości nasilają się przy kucaniu, klęczeniu, wchodzeniu po schodach oraz po długim siedzeniu.
Ból bywa opisany jako „rozlany”, bo siły przenoszone przez ścięgna i więzadła rozkładają się na dużą powierzchnię. Bez badania trudno przypisać go jednej strukturze.
Przy złamaniu pojawia się szybki obrzęk, siniaki i wyraźne ograniczenie ruchomości. Pacjent może nie móc wyprostować kolano i mieć trudności z uniesieniem kończyny.
Przy zwichnięciu rzepki widać lub czuć przesunięcie, towarzyszy mu opuchlizna, ból i uczucie niestabilności. Może pojawić się krwiak i nadruchomość struktur.
„Szybki obrzęk i niemożność wyprostowania nogi to czerwone flagi — wymagają pilnej oceny”
- Typowe przeciążeniowe objawy: ból z przodu, sztywność po siedzeniu, nasilenie przy schodach.
- Czerwone flagi: niemożność prostowania, wyczuwalny ubytek, trudności w chodzeniu.
- W przypadku przedłużających się dolegliwości warto działać wcześnie, by nie doprowadzić do uszkodzeń chrząstki czy przeciążeń więzadeł.
Co zrobić od razu po urazie rzepki lub przy nasileniu bólu kolana
Po urazie najważniejsze jest szybkie i przemyślane działanie, które ograniczy obrzęk i ból.
Zatrzymaj aktywność, która spowodowała urazu i oceń, czy możesz bezpiecznie obciążać kończynę. Jeśli ból uniemożliwia stanięcie lub chodzenie, nie obciążaj nogi.
W pierwszych godzinach chłodź miejsce lodem owiniętym w tkaninę przez 10–15 minut co 1–2 godziny. Unikaj bezpośredniego kontaktu skóry z lodem.
Podnoś kończynę w pozycji leżącej, tak aby była powyżej poziomu ciała. Krótkie sesje elewacji kilka razy dziennie zmniejszają obrzęk.
Przy stłuczeniu pomocne mogą być maści przeciwobrzękowe i delikatny kinesiotaping. Nie stosuj tapingu ani leków miejscowych, gdy podejrzewasz złamanie lub duże przesunięcie.
- Nie „rozchodź” ostrego bólu — może być sygnałem poważniejszego urazu.
- Obserwuj narastanie obrzęku i intensyfikację bólu; szybki wzrost to sygnał do pilnej diagnostyki.
- Przy niemożności wyprostu lub trudności z chodzeniem zgłoś się do ortopedy.
Przygotuj opis mechanizmu urazu: upadek, uderzenie lub skręt oraz czas wystąpienia i przebieg dolegliwości.
Najczęstsze przyczyny i mechanizmy uszkodzenia rzepki w kolanie
W praktyce lekarze najczęściej widzą trzy wzorce: uraz bezpośredni, uraz skrętny i przeciążenia powtarzalne.
Uraz bezpośredni zwykle oznacza uderzenie lub upadek na kolano. Taki mechanizm przenosi siłę bezpośrednio na kości z przodu stawu i może prowadzić do złamania. Objawy pojawiają się szybko i bywają wyraźne.
Uraz skrętny występuje przy nagłej zmianie kierunku lub uderzeniu od strony przyśrodkowej. Często ma to miejsce w sporcie — piłka nożna, ręczna czy tenis — gdy dochodzi do gwałtownego hamowania i rotacji. Zwichnięcie może być efektem takiego mechanizmu.
Trzeci mechanizm to przeciążenia powtarzalne. Mikro‑urazy więzadła i tkanek okołostawowych rozwijają się tygodniami. Dają one objawy podobne do zwykłego przeciążenia, ale z czasem mogą prowadzić do poważniejszej niestabilności.
Zwichnięcie może nawracać, zwłaszcza przy wcześniejszych kontuzjach, wiotkości stawowej czy wadach ustawienia kończyn.
Informacje, które warto przekazać lekarzowi: mechanizm urazu, kierunek uderzenia, czy wystąpił trzask, oraz czas do pierwszego obrzęku. To determinuje wybór badań i leczenia.
| Mechanizm | Jak dochodzi | Typowe konsekwencje | Czynniki ryzyka |
|---|---|---|---|
| Uraz bezpośredni | Uderzenie lub upadek na staw | Złamanie kości, szybki ból i obrzęk | Siła uderzenia, wiek, osteoporoza |
| Uraz skrętny | Rotacja z napięciem mięśnia czworogłowego | Zwichnięcie, przemieszczenie | Sport, boczne uderzenie, wada ustawienia |
| Przeciążenie powtarzalne | Powtarzane obciążenia treningowe | Mikro‑urazy więzadła, przewlekły ból | Brak odpoczynku, złe techniki, nadmierna aktywność |
Jak odróżnić typowe problemy rzepki: ELPS, kolano skoczka, kolano kinomana, konflikt rzepkowo‑udowy
Rozróżnienie najczęstszych zespołów ułatwia dobranie terapii i ćwiczeń.
ELPS (boczne przyparcie) — uczucie ściągania rzepki na bok, ból z przodu oraz nasilenie przy zgięciach i wyprostach stawu kolanowego. Często występuje u osób zaczynających bieganie lub crossfit.
Kolano skoczka — ból zlokalizowany przy więzadle rzepki, nasilający się po treningu z powtarzalnymi skokami i lądowaniami. To efekt mikrourazów i przeciążeń.
Kolano kinomana — zapalenie stawowo‑rzepkowe związane z długim siedzeniem i przykurczami. Pierwszym sygnałem bywa sztywność po wstaniu.
Konflikt rzepkowo‑udowy — dolegliwości przeciążeniowe: ból przy aktywności i po dłuższym siedzeniu. Dobrze reaguje na zmianę obciążeń i program rehabilitacyjny.
Proste obserwacje pomagają zawęzić rozpoznanie: czy boli podczas schodów, w trakcie skoków, czy po siedzeniu. Wywiad i badanie fizykalne często wystarczą, ale czasem trzeba obrazowania.
| Zespół | Główne cechy | Kluczowa interwencja |
|---|---|---|
| ELPS | Boczne przemieszczenie, ból przy zgięciu | Korekta toru ruchu, ćwiczenia stabilizujące |
| Kolano skoczka | Ból więzadła po skokach, narastanie po treningu | Odpoczynek, terapia ekscentryczna |
| Kolano kinomana | Sztywność po siedzeniu, zapalenie stawowe | Rozciąganie, modyfikacja pozycji siedzącej |
| Konflikt rzepkowo‑udowy | Ból przy przeciążeniu, po długim siedzeniu | Zmiana obciążeń, rehabilitacja |
Kiedy potrzebne jest badanie obrazowe i jakie badania wybrać
Obrazowanie bywa niezbędne, gdy klinika sugeruje poważny uraz. Szybki obrzęk, silny ból po urazu, niemożność wyprostu lub niestabilność to wskazania do diagnostyki.
Ortopeda często zaczyna od RTG. To pierwsza linia przy podejrzeniu złamania kości i przy ocenie przemieszczenia.
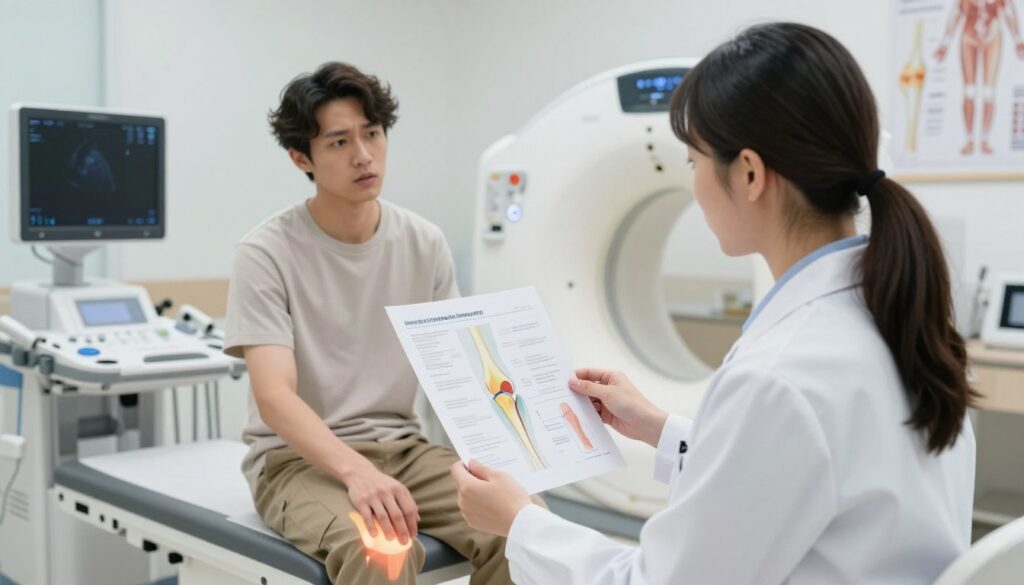
USG sprawdza się ułatwiając szybką ocenę wysięku, krwiaka i tkanek okołostawowych. Badanie można wykonać w gabinecie i powtórzyć dynamicznie.
MRI ma przewagę przy ocenie chrząstki, więzadeł i struktur wewnątrz stawu. Jest wskazane po zwichnięcie rzepki lub gdy podejrzewa się współistniejące uszkodzenia miękkie.
TK rozjaśnia sytuacje, gdy RTG jest niejednoznaczne lub podejrzewamy złożone złamanie. Lekarz wybiera metodę w zależności od mechanizmu urazu i badania klinicznego.
„Ból z przodu stawu sam w sobie nie przesądza o diagnozie — decyzja zależy od badania i przebiegu urazu.”
- Wykonaj obrazowanie przy silnym bólu po urazu, szybkim obrzęku, podejrzeniu złamania lub niemożności wyprostu.
- USG do oceny wysięku/krwiaka; RTG do kości; MRI do chrząstki i więzadeł; TK przy niejasnościach.
- Leczenie i dalsze badania dopasuje lekarz na podstawie stanu pacjenta i przebiegu urazu.
Leczenie uszkodzonej rzepki: od postępowania zachowawczego po operację
W praktyce rozróżniamy leczenie zachowawcze dla przeciążeń oraz leczenie operacyjne przy przemieszczeniach.
Leczenie zachowawcze skupia się na ograniczeniu czynników prowokujących ból, pracy nad balansem mięśniowym i korekcie toru ruchu stawu. Fizjoterapia obejmuje terapię manualną oraz ćwiczenia wzmacniające mięsień czworogłowy i stabilizatory biodra.
W niektórych przypadkach lekarz może zaproponować zabiegi uzupełniające, jak fala uderzeniowa lub laser HILT. Mają one zastosowanie przy przewlekłych przeciążeniach, np. u sportowców.
Przy złamaniu z dużym krwiakiem konieczne może być odbarczenie. Stabilne złamanie leczymy unieruchomieniem (orteza) i stopniowym obciążaniem.
Jeśli odłam jest przemieszczony, często potrzebna jest operacja — stabilizacja śrubami, drutami lub płytkami, a potem unieruchomienie i rehabilitacja. Przy zwichnięciu standard to repozycja i stabilizacja, a decyzja o zabiegu zależy od uszkodzeń więzadła i stawu.
Brak adekwatnego leczenia może prowadzić do uszkodzeń chrząstki i nawrotów, dlatego terapia powinna być dopasowana do rozpoznania.
Powrót do sprawności bez ryzyka nawrotu: rehabilitacja, ćwiczenia i bezpieczna aktywność
Powrót do sprawności bez ryzyka nawrotu opiera się na planie fazowym: faza przeciwbólowa i przeciwobrzękowa, odzyskiwanie ruchomości, odbudowa siły i kontrola nerwowo‑mięśniowa.
Wczesne ćwiczenia to izometria mięśnia czworogłowego — np. wyprost z ręcznikiem pod kolanem — a potem stopniowa progresja obciążeń. Fizjoterapeuta wprowadza także trening propriocepcji i reedukację chodu.
Krioterapia, magnetoterapia, elektrostymulacja i kinesiotaping wspierają proces. Po zwichnięcie często zaleca się okres odciążenia kończyny (np. kule), a powrót do sportu zwykle trwa kilka miesięcy, często około pół roku.
Checklist przed powrotem do aktywności: brak bólu w codziennych czynnościach, symetria siły, poprawna kontrola kolana przy schodzeniu i przysiadzie oraz zgoda lekarza lub fizjoterapeuty.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.