Czy wygląd stopy zawsze oznacza problem, czy tylko inny kształt? To pytanie często pojawia się u rodziców i dorosłych, którzy zastanawiają się nad konsekwencjami zmienionego obciążenia.
W populacji dorośli to około 5–14%, zaś u dzieci średnio ok. 25%. U przedszkolaków 3–6 lat sięga to nawet 44%, choć większość to elastyczne cechy. Patologiczne przypadki występują rzadko (
Nie każda płaska stopa wymaga leczenia. Kluczowym sygnałem jest ból lub dolegliwości pojawiające się po długim staniu i marszu. Najczęściej spotykana sytuacja kliniczna to bolesna stopa płasko‑koślawa z przeciążeniami.
W tej części wyjaśnimy, jak rozróżnić wariant normy od wady niosącej ryzyko, kiedy obserwować, a kiedy szukać pomocy specjalisty. Pokażemy też, jak zmiana ustawienia stóp może wpływać na całe ciało, choć nie zawsze prowadzi do problemów.
Kluczowe wnioski
- Płaskie stopy u wielu dzieci są fizjologiczne i nie wymagają leczenia.
- Ból po chodzeniu lub długim staniu to sygnał do konsultacji.
- U dorosłych objawy i funkcja decydują o interwencji, nie sam wygląd stopy.
- Zmiany obciążenia mogą przenosić się wyżej, ale nie zawsze powodują dolegliwości.
- Przy utrzymujących się problemach warto zgłosić się do ortopedy lub fizjoterapeuty.
Czym jest płaskostopie i co dokładnie „spłaszcza się” w stopie
Chodzi o zmniejszenie naturalnego łuku stopy, które powoduje większy kontakt podeszwy z podłożem. Płaskostopie jest określeniem na obniżenie lub zanik wysklepienia, zwykle przy łuku podłużnym przyśrodkowym.
Prawidłowa stopa ma łuk poprzeczny (między I a V kością śródstopia) oraz dwa łuki podłużne — od pięty do I i do V kości śródstopia. W anatomii znajduje się 26 kości, 33 stawy i ponad 100 mięśni oraz więzadeł, które budują amortyzację i stabilność.
Najczęściej „spłaszcza się” łuk podłużny przyśrodkowy, czasem sklepienie poprzeczne. To zmienia punkt podparcia stóp i może wywołać brak prześwitu po stronie przyśrodkowej.
- Funkcja: kości, stawy i mięśni współpracują, by tłumić wstrząsy.
- Konsekwencje: zmiana osi pięty i kostki oraz większe obciążenia miejscowe.
- Różnice: wygląd stopy nie zawsze przekłada się na problemy funkcjonalne — elastyczność i korekcyjność mają znaczenie.
| Element | Rola | Co się dzieje przy spłaszczeniu |
|---|---|---|
| Łuk podłużny | Amortyzacja chodzenia | Obniżenie, szersze podparcie |
| Sklepienie poprzeczne | Stabilizacja przodostopia | Rozszerzenie i zwiększone obciążenie I‑V kości śródstopia |
| Mięśnie i więzadła | Kontrola i korekcja kształtu | Przeciążenie lub osłabienie funkcji |
Rozwój stopy u dzieci: kiedy płaska stopa jest fizjologiczna
U niemowląt i małych dzieci szeroka, nisko wysklepiona stopa często odzwierciedla etap rozwoju, a nie patologię. To wynik słabszych mięśni, luźniejszych więzadeł i wyraźnej podściółki tłuszczowej.
Podściółka tłuszczowa pomaga w nauce stania i chodzenia. Dzięki niej stopa wydaje się szersza i mniej wysklepiona. W wielu przypadkach obraz ten zmniejsza się w wieku 2–3 lat, gdy mięśnie i więzadła się wzmacniają.
Podściółka często zanika około 5. roku życia, zaś parametry chodu stabilizują się bliżej 7 lat. Dlatego porównywanie do stopy dorosłej ma sens dopiero w tym wieku.
- Funkcja ważniejsza niż wygląd — oceniaj aktywność, ból i męczliwość, nie sam kształt.
- U niektórych dzieci płaskostopie dzieci może być przejściowe i nie wymaga leczenia.
- Jeśli wiotkość się utrzymuje lub pojawiają się dolegliwości, warto skonsultować się ze specjalistą.
Czy płaskostopie jest groźne – jak odróżnić wariant normy od problemu
Nie każda obniżona wysokość łuku oznacza problem — trzeba sprawdzić, czy występują dolegliwości lub ograniczenia funkcji.
Prosty schemat decyzyjny pomaga w ocenie: wygląd stopy + objawy + funkcja + elastyczność = poziom ryzyka.
Jeżeli pojawia się ból, męczliwość lub spadek tolerancji chodzenia, to sygnał, że sytuacja wymaga diagnostyki. Bez dolegliwości często wystarczy obserwacja.
W praktyce rozróżniamy dwa typy. W elastycznym wariancie łuk pojawia się bez obciążenia (np. w siadzie) i zanika w staniu. Ten rodzaj często może być wariantem normy lub łagodnym problemem.
W sztywnym typie łuk pozostaje płaski zarówno w siadzie, jak i w staniu. Tutaj ryzyko przeciążeń tkanek rośnie i diagnostyka zwykle może być potrzebna wcześniej.
- Brak bólu = obserwacja i okresowe kontrole, zwłaszcza u dzieci.
- Ból lub narastające objawy = konsultacja z ortopedą lub fizjoterapeutą.
Rodzaje płaskostopia, które mają znaczenie w praktyce
W praktyce rozróżnienie typów deformacji stopy pomaga dobrać właściwe leczenie i profilaktykę.
Wyróżniamy trzy główne formy: podłużne, poprzeczne i mieszane. Płaskostopia podłużne to obniżenie łuku przyśrodkowego, które zmienia amortyzację i rozkład sił podczas kroku.
Płaskostopie poprzeczne dotyczy przodostopia — powoduje poszerzenie stóp, większe obciążenie głów kości śródstopia i skłonność do odcisków. Często oba typy współwystępują, co pogarsza objawy.
Praktyczny podział to także elastyczne versus sztywne. Elastyczne koregują się bez obciążenia i częściej wymagają ćwiczeń oraz wkładek. Sztywne nie zmieniają się w pozycji i częściej potrzebują diagnostyki oraz specjalistycznego leczenia.
Rodzaj problemu wpływa na wybór obuwia, rodzaj wkładek oraz zestaw ćwiczeń. Umiejętność nazwania typu ułatwia opis objawów podczas wizyty i przyspiesza trafne zalecenia.
Jakie objawy mogą sugerować, że płaskostopie zaczyna szkodzić
Najwcześniej zauważalne symptomy dotyczą bólu przyśrodkowej części stopy i kostki. To często pierwszy znak, że wygląd stopy wpływa na funkcję.
Typowy ból pojawia się w łuku stopy, wzdłuż przyśrodkowej kostki lub w łydce. Objawy nasilają się po długim staniu lub długim marszu.
Dolegliwości wtórne to ból kolana lub biodra oraz uczucie „zmęczonych nóg”. U osób aktywnych spadek tolerancji ruchu bywa istotnym sygnałem.
Skórne sygnały i ślady na obuwiu mówią dużo: nawracające modzele lub odciski i szybsze ścieranie podeszwy po stronie wewnętrznej to alarm. To wskazówka, że rozkład sił jest zaburzony.
Obserwuj chód: koślawość pięty, „uciekanie” kostek do środka lub stawianie stóp na zewnątrz. Brak bólu u wielu osób nie wymaga leczniczych działań, ale pojawienie się wymienionych objawów zmienia priorytety i jest sygnałem do konsultacji.
Prosty test w domu: odcisk mokrej stopy i inne obserwacje, które warto zrobić
Domowy test mokrej stopy to szybki sposób na wstępną ocenę kształtu stóp. Przygotuj płaską, nieśliską powierzchnię (płytki, beton) i miskę z wodą.
Zmocz stopę i stań prosto, równomiernie rozkładając ciężar. Spójrz na kontur: obecność wcięcia po stronie przyśrodkowej sugeruje zachowany łuk, a „pełny odcisk” może wskazywać na spłaszczenie.
Porównaj wygląd w siadzie (odciążenie) i w staniu (obciążenie). Jeśli łuk pojawia się w siadzie, najpewniej mamy wariant elastyczny. Brak zmian może oznaczać sztywny typ.
Obserwuj funkcję: czy po dłuższym spacerze pojawia się ból, męczą się łydki lub rośnie tkliwość podeszwy? Sprawdź wnętrze butów — nadmierne ścieranie po stronie wewnętrznej to sygnał zaburzonego rozkładu nacisku.
| Co zrobić | Na co patrzeć | Znaczenie |
|---|---|---|
| Test mokrej stopy | Wcięcie przyśrodkowe vs pełny odcisk | Wcięcie = zachowany łuk; pełny odcisk = możliwe spłaszczenie |
| Porównanie siad vs stanie | Zmiana kształtu łuku | Zmiana = elastyczne; brak zmiany = sztywne |
| Ocena butów i funkcji | Ścieranie podeszwy, ból po wysiłku | Wskazania do dalszych badań lub konsultacji |
Uwaga: to przesiewowy sposób, a nie pełne badania. Jeśli pojawia się ból lub niepokój, skonsultuj się ze specjalistą.
Kiedy zgłosić się do ortopedy lub fizjoterapeuty
Gdy u dziecka pojawia się ból stóp lub ograniczenia w chodzeniu, zgłoszenie do specjalisty powinno nastąpić szybko.
Rodzice powinni reagować, jeśli dzieci często skarżą się na tkliwość, mają skurcze, są niezdarne lub widoczna jest koślawość pięt.
Dorośli szukają pomocy przy stałym bólu po obciążeniu, obniżeniu łuków, poszerzeniu obrysu stopy, nawracających modzelach i tkliwości podeszwy.
Przygotuj na wizytę krótką historię: kiedy występują objawy, po jakiej aktywności, jakie buty używasz oraz czy były urazy i jak wygląda zużycie obuwia.
Szybka konsultacja pozwala wdrożyć skuteczny plan: ćwiczenia, wkładki, korekta obuwia czy terapia manualna, zanim przeciążenia się utrwalą.
| Objaw | Co robić | Dlaczego |
|---|---|---|
| Ból lub narastające dolegliwości | Umówić wizytę u ortopedy/fizjoterapeuty | Wczesne rozpoznanie ułatwia skuteczne leczenie |
| Asymetria, koślawość, trudności u dzieci | Ocena funkcji i badania | Możliwość rozróżnienia wariantu od wady |
| Nawracające modzele, trudność w doborze butów | Konsultacja i dobór wkładek | Zmniejszenie przeciążeń i poprawa komfortu |
Jeżeli brak dolegliwości, często wystarczy obserwacja, ale najlepszą decyzję podejmie specjalista po dokładnym badaniu.
Jak wygląda diagnostyka specjalistyczna płaskostopia
Diagnostyka rozpoczyna się od prostego badania stóp na boso i w obuwiu. Lekarz porównuje ustawienie przy obciążeniu i odciążeniu oraz wykonuje testy ruchomości.
Ocena chodu pozwala zobaczyć, jak stopa pracuje w dynamice. Specjalista obserwuje koślawość pięty, przesunięcia osi i punkty przeciążenia.
W gabinecie wykorzystuje się narzędzia: podoskop do statycznej oceny odbicia podeszwy oraz podobaroskop lub platformę nacisku do analizy rozkładu sił.
W niektórych przypadkach potrzebne są badania obrazowe. RTG, tomografia komputerowa lub rezonans magnetyczny pomagają wyjaśnić zmiany kości, urazy lub podejrzenie koalicji stępu u dzieci.
- Standardowe badanie: oglądanie stóp boso i w butach, porównanie przy obciążeniu/odciążeniu, testy ruchomości.
- Ocena chodu: analiza dynamiki i wykrycie przeciążeń przodostopia lub koślawienia tyłostopia.
- Podoskop: dokumentacja odbicia i monitorowanie zmian w czasie.
- Podobaroskop/platforma: mapa nacisków i lokalizacja punktów przeciążenia.
| Objaw | Rekomendowane badanie | Dlaczego |
|---|---|---|
| Ból o niejasnej przyczynie | RTG / MRI | Wykluczenie zmian strukturalnych lub urazów |
| Podejrzenie koalicji stępu | CT / MRI | Szczegółowa ocena połączeń między kośćmi |
| Nadmierne przeciążenia | Podobaroskop | Mapa nacisku i plan korekcji |
Celem badania nie jest tylko potwierdzenie deformacji, lecz ustalenie, dlaczego pacjenta boli i jaki sposób leczenia będzie najskuteczniejszy w danym przypadku.
Najczęstsze przyczyny i czynniki ryzyka u dzieci i dorosłych
U podstaw zmian w kształcie stopy leżą zarówno czynniki zdrowotne, jak i elementy stylu życia. Warto poznać najważniejsze źródła problemów, by łatwiej ocenić ryzyko.
Główne przyczyny to genetyka i wrodzona wiotkość więzadeł. U dzieci może być to efekt rodzinnych predyspozycji.
Urazy i powtarzające się skręcenia stawu skokowego zwiększają ryzyko. U sportowców przeciążenia na twardym podłożu też odgrywają rolę.
Do czynników nabytych należą otyłość, ciąża, cukrzyca i starzenie. Choroby metaboliczne oraz nadciśnienie u seniorów osłabiają struktury podporowe.
| Czynnik | Wpływ u dzieci | Wpływ u dorosłych |
|---|---|---|
| Genetyka / wiotkość więzadeł | Łatwiejsze spłaszczenie | Predyspozycja do problemów funkcjonalnych |
| Urazy i przeciążenia | Częstsze skręcenia mogą prowadzić do zmian | Niewydolność ścięgna piszczelowego tylnego, przykurcz łydki |
| Choroby i masa ciała | Rzadziej bezpośrednia przyczyna | Otyłość, cukrzyca nasilają objawy i ból |
Specyficzną przyczyną u młodych osób bywa koalicja stępu — daje sztywne spłaszczenie i ból.
Co robić? Modyfikacja stylu życia — kontrola masy ciała, właściwe obuwie i ograniczenie przeciążeń — bywa równie ważna jak ćwiczenia czy wkładki.
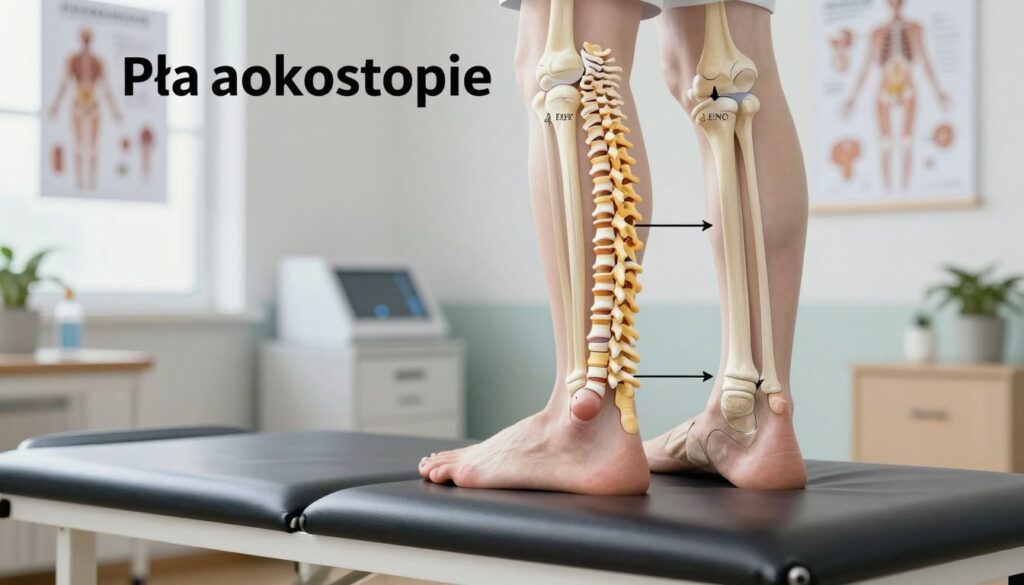
Możliwe skutki nieleczonego płaskostopia: od stopy po kręgosłup
Zaburzenia ustawienia stopy wpływają na sposób przenoszenia ciężaru i cały łańcuch ruchu ciała. Zmiana amortyzacji stopy może powodować przesunięcie osi obciążenia ku przyśrodkowi.
W praktyce to przekłada się na typowe lokalne problemy: ból łuku, tkliwość podeszwy i zapalenie rozcięgna podeszwowego. Przeciążone ścięgna i mięśnie szybciej się męczą, co pogarsza mechanikę ruchu.
W obrębie przodostopia pojawiają się nagnioty, odciski oraz deformacje palców — młotkowate palce i haluksy, gdy współistnieje płaskostopie poprzeczne. Długotrwałe obciążenia zmieniają nawet ustawienie kości stopy i stawu skokowego.
Dalsze konsekwencje obejmują zaburzenia osi kończyn dolnych (np. koślawość kolan), ograniczenie ruchomości stawów skokowych oraz bóle kolan, bioder i kręgosłupa. Nie każde płaskostopie prowadzi do takich powikłań, ale ryzyko rośnie przy utrzymującym się bólu lub sztywnym typie.
- Cel postępowania: redukcja dolegliwości, poprawa funkcji i kontrola obciążeń — nie dążenie do „idealnego łuku”.
- Wczesna ocena i korekcja zmniejszają ryzyko zmian w całym ciele.
Płaskostopie u dzieci: co robić na co dzień, gdy pojawiają się dolegliwości
Rodzinna obserwacja i kilka prostych zasad pomagają kontrolować dolegliwości u dziecka.
Co robić na co dzień: obserwuj, czy pojawia się ból, tkliwość lub skurcze. Notuj kiedy i po jakiej aktywności symptomy występują. To ułatwia rozmowę ze specjalistą i plan leczenia.
Dobór butów ma znaczenie. Wybieraj stabilne, dobrze dopasowane modele, które nie są ani zbyt miękkie, ani za ciasne. Palce powinny mieć swobodę ruchu, a podeszwa zapewniać lekki profil.
Ogranicz przeciążenia: róbcie przerwy podczas długich spacerów i unikaj wielogodzinnego stania. Jeśli dziecko boli po zabawie, daj mu odpocząć i zmniejsz intensywność aktywności.
Chodzenie boso po bezpiecznych, zróżnicowanych powierzchniach można wprowadzać, gdy nie ma bólu — to naturalny sposób na wzmacnianie stopy.
„Opisz dokładnie, gdzie i kiedy boli – to najbardziej pomaga w doborze właściwego postępowania.”
Gdy dolegliwości utrzymują się, zgłoście się do fizjoterapeuty. Terapeuta nauczy prawidłowego obciążania stopy i poda ćwiczenia. W niektórych przypadkach potrzebne będą wkładki lub modyfikacja aktywności.
| Objaw | Co robić | Dlaczego |
|---|---|---|
| Ból po wysiłku | Ograniczyć aktywność, zrobić przerwy, konsultacja | Zmniejszyć przeciążenie i ocenić potrzebę leczenia |
| Tkliwość, skurcze | Obserwacja, notowanie, wizyta u specjalisty | Wczesna diagnoza poprawia wynik terapii |
| Przekoszenie pięt, niezdarność | Skierowanie na badanie funkcji | Pomoże dobrać ćwiczenia i wkładki |
Wkładki na płaskostopie: kiedy mają sens i czego realnie oczekiwać
Wkładki bywają pierwszym krokiem w leczeniu, gdy stopa zaczyna dawać o sobie znać bólem lub szybkim zmęczeniem.
Kiedy mają sens: przy nawracających objawach, szybkim męczeniu lub miejscowych przeciążeniach. Szczególnie u dorosłych z utrwalonym ustawieniem stopy wkładki poprawiają komfort i rozkład nacisku.
Co warto wiedzieć: wkładki to narzędzie wspomagające — same rzadko rozwiązują przyczynę. Skuteczność rośnie przy jednoczesnej rehabilitacji i modyfikacji obciążeń.
Gotowe vs indywidualne: wkładki dostępne w sklepie pomagają doraźnie. Indywidualne powinny wynikać z badania (np. podoskop), bo dopasowanie do osi i kształtu stopy lepiej łagodzi dolegliwości.
Czego oczekiwać: redukcji bólu przy staniu i chodzeniu, mniejszej tkliwości podeszwy i lepszej tolerancji aktywności. W niektórych przypadkach przyczyną problemu bywa niewydolność ścięgna lub przykurcz łydki — wtedy wkładka nie wystarczy.
| Wskaźnik | Co monitorować | Znaczenie |
|---|---|---|
| Skala bólu | Ocena przed i po 2–6 tyg. | Sprawdza, czy wkładka łagodzi objawy |
| Komfort w pracy/szkole | Czas bez dolegliwości | Miara codziennej skuteczności |
| Zużycie obuwia / odciski | Zmiana ścierania i mniejsze modzele | Dowód lepszego rozkładu nacisku |
Rehabilitacja i fizjoterapia: jak budować wsparcie dla łuku stopy
Skuteczna fizjoterapia uczy poprawnego obciążania stopy i przywraca harmonię w ruchu.
Co obejmuje terapia? To nie tylko pojedyncze ćwiczenia, lecz trening całego wzorca obciążania. Praca koncentruje się na wzmacnianiu mięśni intrystycznych i stabilizujących oraz na mobilizacjach stawów i terapii manualnej.
W praktyce uczymy tzw. trzech punktów podparcia: pod dużym palcem, pod małym palcem i pod piętą. To proste narzędzie do nauki prawidłowego ustawienia łuku.
Przykłady dla dorosłych: wspięcia na palce z piłeczką między piętami, mobilizacja palców i korektywne ustawienie stopy podczas chodzenia. Dodatkowo stosuje się rozciąganie trójgłowego łydki i ćwiczenia mięśni strzałkowych.
Kiedy taping pomaga? Dynamiczne plastrowanie daje wsparcie łuku i pełni funkcję czuciowego przypomnienia. Stosuje się je tymczasowo, by utrwalić efekt ćwiczeń.
| Element terapii | Cel | Oczekiwany efekt |
|---|---|---|
| Ćwiczenia wzmacniające | Wzrost siły mięśni | Lepsze podtrzymanie łuku |
| Mobilizacje i terapia manualna | Poprawa ruchomości | Mniejsze przeciążenia stawów |
| Taping | Wsparcie i przypomnienie czuciowe | Utrwalenie korektywnego ustawienia |
Ważne: program powinien być indywidualny. Efekt zależy od regularności i stopniowej progresji — to nie szybkie leczenie, lecz budowanie trwałej kontroli i komfortu.
Ćwiczenia na płaskostopie dla dzieci w formie zabawy
Zabawy ruchowe to świetny sposób na wzmacnianie stóp u najmłodszych bez presji typowego treningu. Krótkie gry angażują i uczą kontroli palców, a rodzic może łatwo włączyć je do codziennych zabaw.
Propozycje zabaw-ćwiczeń:
- Zdejmowanie skarpetek bez rąk — chwyt palcami i wyścigi.
- Zwijanie ręcznika stopami „na czas” — aktywizuje krótkie mięśnie stopy.
- Sprzątanie klocków stopami — chwytanie i przenoszenie przedmiotów.
- Chodzenie na piętach i po zewnętrznych krawędziach stopy — trening równowagi.
- „Bicie brawa” stopami — skurcze palców i poprawa czucia podłoża.
Organizacja: krótkie serie (1–3 minuty), element rywalizacji lub zadania zespołowe, wspólne wykonywanie z rodzicem zwiększa motywację.
Cel: poprawa chwytu palcami, aktywizacja mięśni intrystycznych stóp i nauka stabilnego podparcia.
Bezpieczeństwo i monitoring: nie zwiększać intensywności przy nasileniu bólu; jeśli dolegliwości rosną, przerwij i skonsultuj się ze specjalistą. Proste wskaźniki postępu to mniejsza męczliwość po spacerze i rzadsze skargi od dziecka.
„Zabawa może być terapią — krótkie, regularne ćwiczenia często przynoszą realne korzyści.”
Ćwiczenia na płaskostopie dla dorosłych: zestaw wzmacniająco-korekcyjny
Prosty, codzienny zestaw ćwiczeń pomaga dorosłym wzmocnić mięśnie stopy i poprawić kontrolę podczas chodzenia.

Przykłady: wspięcia na palce z uciskaniem piłeczki między piętami (3×15), wspięcie w wykroku z uniesieniem kolana i stabilizacją (10 s x 10 powt., 3 serie), mobilizacja palców (naprzemienny ruch paluch‑palce, 3×20), stanie korektywne na jednej nodze z unoszeniem miednicy (3×20).
Technika i błędy: unikaj zapadania kostki do środka, nie trać kontaktu palców z podłożem i pracuj powoli, bez pośpiechu. Kontroluj oddech i ustawienie kolan podczas wykroków.
Progresuj od pozycji siedzącej i ćwiczeń z podparciem do stania na jednej nodze i zadań dynamicznych. Włącz krótkie przypomnienia ustawienia stopy podczas codziennych czynności.
Kiedy modyfikować plan: przy nasileniu bólu, świeżych urazach lub podejrzeniu sztywnego typu — najpierw diagnostyka u specjalisty. Celem u dorosłych bywa głównie redukcja bólu i lepsza tolerancja obciążeń, nie zawsze całkowita korekta kształtu.
| Ćwiczenie | Parametry | Cel |
|---|---|---|
| Wspięcia z piłeczką | 3 serie po 15 powtórzeń | Wzmocnienie mięśni podeszwowych i kontroli łuku |
| Wspięcie w wykroku | 10 s x 10 powtórzeń, 3 serie | Stabilizacja jednostronna i kontrola kolana |
| Mobilizacja palców | 3 x 20 naprzemiennych ruchów | Poprawa ruchomości i czucia palców |
| Stanie na jednej nodze z uniesieniem miednicy | 3 x 20 s | Balans i integracja ustawienia stopy z miednicą |
Leczenie operacyjne: kiedy rozważa się zabieg i jakie są możliwości
Operacja bywa rozważana, gdy leczenie zachowawcze — wkładki, fizjoterapia i leki — nie przynosi ulgi w bólu i ograniczeniach. Decyzja opiera się na wieku, typie deformacji i przyczynie dolegliwości.
W młodych pacjentów z nieprawidłowym połączeniem między kości lub przy koalicji stępu wskazana bywa resekcja tej zmiany. Przy hipermobilności i korekcyjnej postaci zastosowanie ma artroereza — implant w zatoce stępu, mniej inwazyjna opcja.
U dorosłych najczęstszą przyczyną są problemy z ścięgnem piszczelowym tylnym. W takim przypadku rozważa się transfer zginacza długiego palców i ewentualną osteotomię pięty. Przy długo utrwalonych, niekorektywnych zniekształceniach stosuje się usztywnienia stawów tyłostopia (podwójne lub potrójne zespolenia).
| Zabieg | Wskazanie | Cel |
|---|---|---|
| Resekcja koalicji | Młodzi, ból z koalicji | Usunięcie patologicznego połączenia |
| Artroereza | Korekcyjna, hipermobilna stopa | Korekcja ustawienia przy małej inwazyjności |
| Transfer ścięgna + osteotomia | Niewydolność ścięgna u dorosłych | Rekonstrukcja funkcji i korekcja osi |
Rehabilitacja pooperacyjna ma kluczowe znaczenie. Może być długotrwała i obejmuje stopniowy powrót do obciążenia oraz ćwiczenia wzmacniające. Realistyczne cele to redukcja bólu i poprawa funkcji, a nie zawsze idealna korekcja kształtu.
„Operacja to narzędzie w konkretnym przypadku; najpierw warto wyczerpać racjonalne metody zachowawcze.”
Jak żyć z płaskostopiem bez bólu: plan działania i profilaktyka przeciążeń
Jak żyć z płaskostopiem bez bólu: zadbaj o prosty plan działania. Obserwuj objawy i mierz zmiany — odcisk mokrej stopy oraz zużycie obuwia to szybkie wskazówki.
W codziennym minimum: wygodne, stabilne buty, przerwy przy długim staniu i 10 minut ćwiczeń wzmacniających łuk. Wkładki i taping pomagają doraźnie, lecz fundamentem pozostaje regularna fizjoterapia i ćwiczenia.
Kontroluj przeciążenia w pracy i sporcie: stopniuj trening, regeneruj się i unikaj długiego wysiłku na twardym podłożu. Przy nadwadze redukcja masy ciała zmniejsza obciążenie stóp i poprawia komfort życia.
Skonsultuj się ponownie, gdy ból narasta, pojawia się ograniczenie ruchu, zmiana kształtu stopy lub nawracające odciski.
Checklist „od dziś”: obserwacja stóp, test mokrej stopy, analiza butów, 10 min ćwiczeń dziennie, plan wizyty u specjalisty jeśli ból nie ustępuje.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.