Czy nagły obrzęk stawu może być sygnałem poważniejszego problemu, którego nie wolno lekceważyć?
Spuchnięte kolano to często wynik nagromadzenia płynu w stawie lub obrzęku tkanek okołostawowych. Towarzyszy temu zwykle ból, sztywność i miejscowe ocieplenie.
Wyjaśnimy, jakie są główne przyczyny: uraz, przeciążenie lub proces zapalny. Podpowiemy też proste sposoby pierwszej pomocy, które możesz zastosować w domu.
Wskażemy, kiedy obserwacja wystarczy, a kiedy należy szybko zgłosić się po diagnostykę. Badanie obrazowe, zwłaszcza USG, często przyspiesza ustalenie źródła dolegliwości.
Kluczowe wnioski
- Opuchlizna stawu często oznacza wysięk lub obrzęk tkanek i wymaga uwagi.
- Ból i niemożność obciążenia nogi to sygnały do pilnej konsultacji.
- W domu pomoże odpoczynek, chłodzenie i unieruchomienie na krótką metę.
- USG przyspiesza diagnozę i pomaga ustalić właściwe leczenie.
- Jeśli pojawi się gorączka lub narastający ból, skontaktuj się z lekarzem od razu.
Opuchnięte kolano: co oznacza obrzęk i skąd bierze się „woda w kolanie”
Staw kolanowy tworzą kość udowa, piszczelowa i rzepka. W warunkach prawidłowych zawiera około 2–3 ml płynu, który smaruje powierzchnie stawowe i odżywia chrząstkę.
„Woda w kolanie” to potoczna nazwa wysięku — czyli zwiększonej produkcji płynu w jamie stawu. Obrzęk z kolei może oznaczać nagromadzenie płynu poza jamą stawową, w tkankach miękkich otaczających staw.
Stan zapalny w obrębie stawu często powoduje jednoczesne gromadzenie się płynu w jamie i poza nią. Skóra może wtedy wyglądać na napiętą i „gąbczastą”.
- Typowe objawy: uczucie pełności, napięcie, sztywność, ograniczenie ruchu i możliwe ocieplenie skóry.
- Przyczyny poza stawem: obrzęki ogólnoustrojowe w chorobach serca, wątroby lub nerek zmieniają priorytet diagnostyczny.
Co to oznacza w praktyce: szybkie narastanie wysięku, nasilony ból lub wyraźne ocieplenie stawu wymagają pilnej oceny lekarskiej. W kolejnych częściach omówimy, jak po objawach i okolicznościach rozróżnić uraz od stanu zapalnego.
Jak rozpoznać, czy to uraz, przeciążenie czy stan zapalny
Szybkie rozróżnienie urazu, przeciążenia i stanu zapalnego ułatwia właściwe decyzje o postępowaniu. Zacznij od prostego schematu samooceny: kiedy pojawiła się opuchlizna, czy był konkretny uraz, czy dolegliwości narastały stopniowo po wysiłku oraz czy towarzyszą objawy ogólne.
W przypadku urazu zwykle występuje nagły, silny ból i szybkie powiększenie obrysu stawu. Pacjent może mieć trudność w obciążaniu kończyny, uczucie niestabilności lub „uciekania” stawu. Często pojawia się miejscowe zaczerwienienie.
Przeciążenie daje nawracające epizody opuchlizny po aktywności (np. bieganiu). Ból nasila się przy określonych ruchach i zwykle łagodnieje po odpoczynku. Sztywność może występować, ale jest mniej wyraźna niż przy stanie zapalnym.
Stan zapalny objawia się wyraźnym ociepleniem, tkliwością i czasem gorączką. Sztywność po bezruchu oraz ogólne złe samopoczucie sugerują proces zapalny.
- Obserwuj zakres ruchu (zgięcie/prost). Silne ograniczenie wskazuje na uszkodzenie wewnątrzstawowe.
- Ból nocny lub narastający po wysiłku to sygnał do szybszej diagnostyki.
- Jeśli nie możesz obciążyć kończyny, doszło do trzasku lub kolano się blokuje — nie próbuj „rozchodzić” urazu, zgłoś się do lekarza.
| Cecha | Uraz | Stan zapalny / infekcja |
|---|---|---|
| Początek | Nagły, po urazie | Stopniowy lub powolny |
| Objawy | Ból ostry, niemożność obciążenia, trzask | Ciepło, zaczerwienienie, gorączka |
| Przebieg | Jednorazowe nasilenie, może być niestabilność | Nawracające bóle, sztywność po bezruchu |
Najczęstsze przyczyny spuchniętego kolana po urazie
Gwałtowne puchnięcie po skręceniu lub zderzeniu często sugeruje poważniejszy problem.
Mechanizmy urazowe takie jak skręcenie, upadek, uderzenie czy gwałtowna zmiana kierunku szybko powodują obrzęk. Powtarzalne przeciążenie także może wywołać nagły wysięk.
Typowe uszkodzenia wewnętrzne obejmują urazy łąkotki oraz uszkodzenia chrząstki stawowej. Objawy to ból przy skręcie i okresowe „blokowanie” stawu.
- Więzadła (ACL/PCL/MCL/LCL) — zerwanie daje niestabilność i uczucie, że kolano „ucieka”.
- Ścięgna i rzepka — puchnięcie po skoku lub bezpośrednim uderzeniu.
- Złamanie (np. rzepki) — silny ból, znaczne zniekształcenie i niemożność obciążenia.
- Urazy przeciążeniowe — kolano skoczka, kolano biegacza, zapalenie kaletki.
Uwaga: skręcenie często współistnieje z uszkodzeniem łąkotki i wysiękiem — objawy mogą się mieszać.
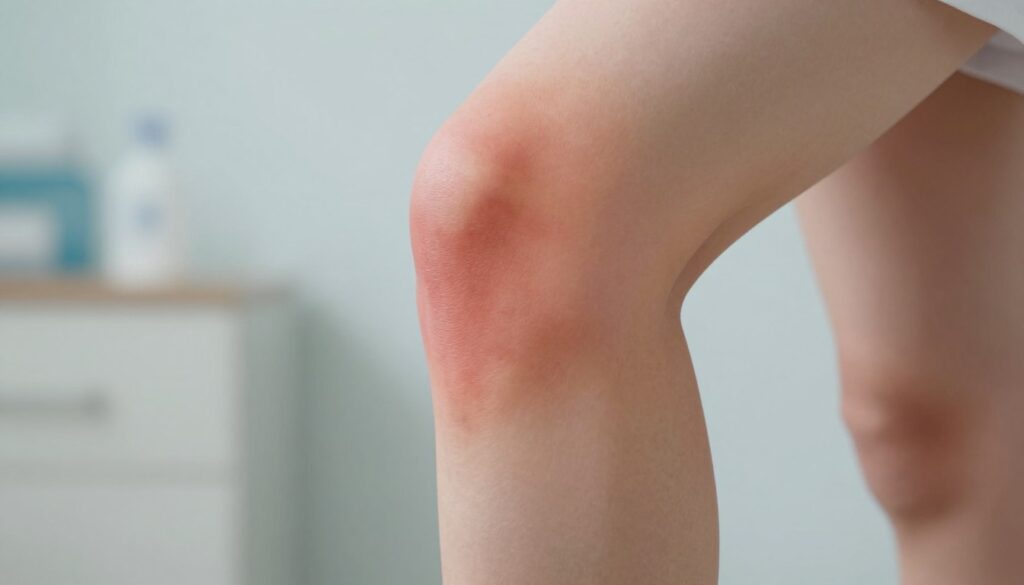
Jeśli obrzęk i ból narastają po treningu lub wypadku i nie ustępują w ciągu kilku dni, konieczna jest szybka diagnostyka.
Opuchnięte kolano bez urazu: możliwe choroby i stany ogólnoustrojowe
Gdy obrzęk pojawia się bez urazu, najczęściej mamy do czynienia z procesem zapalnym lub schorzeniem przewlekłym.
Choroby stawów, takie jak choroba zwyrodnieniowa, często powodują opuchliznę po wysiłku i sztywność rano.
Reumatoidalne zapalenie stawów i inne choroby autoimmunologiczne dają symetryczne obrzęki i poranną sztywność. Warto też rozważyć dnę moczanową — wtedy sprawdza się poziom kwasu moczowego.
Infekcje, w tym septyczne zapalenie stawów, może być przyczyną gorączki, zaczerwienienia i silnej tkliwości. Borelioza powinna być brana pod uwagę przy historii ukąszenia kleszcza.
Torbiel Bakera to nagromadzenie płynu z tyłu stawu. Po pęknięciu torbieli może wystąpić ból, obrzęk i zasinienie w okolicy łydki.
Bezbólowe obrzęki obejmujące podudzie i stopę mogą być objawem zaburzeń krążenia żyłnego lub limfatycznego, a także chorób serca, wątroby i nerek.
Praktyczna wskazówka: nie lecz tylko objawu — kluczowe jest ustalenie, jaka choroba napędza produkcję płynu i zapalenie. Szybka konsultacja u lekarza pomoże skierować dalsze badania.
Co na opuchnięte kolano: pierwsza pomoc i domowe sposoby zmniejszania opuchlizny
Gdy obrzęk pojawi się nagle, zacznij od sprawdzonej metody RICE: odpoczynek, lód, ucisk i uniesienie kończyny.
Odpoczynek — ogranicz obciążanie natychmiast, użyj kul lub podpór, aby odciążyć staw.
Lód — przykładaj przez materiał 15–20 minut co 2–3 godziny (lub 15–30 minut co 2–4 godziny przez 2–3 dni). Nie chłodź dłużej, bo to może spowolnić gojenie.
Ucisk i uniesienie — bandaż elastyczny uciskowy powinien być równomierny, by nie spowodować obrzęku stopy. Unieś nogę powyżej poziomu serca podczas odpoczynku.
Dodaj delikatne ruchy w bezbolesnym zakresie kilka razy dziennie, by zmniejszyć sztywność, ale unikaj forsowania.
| Element | Jak stosować | Wskazówka |
|---|---|---|
| Odpoczynek | Odciążenie 24–72 h | Użyj kul, unikaj długiego stania |
| Lód | 15–30 min co 2–4 h przez 2–3 dni | Przez materiał, obserwuj zmniejszenie bólu |
| Ucisk | Bandaż elastyczny, umiarkowany | Sprawdzaj palce pod kątem krążenia |
| Uniesienie | Kończyna ponad sercem przy leżeniu | Pomaga szybciej zmniejszyć opuchliznę |
Czerwone flagi: narastający obrzęk, nasilający się ból lub gorączka wymagają pilnej konsultacji. Przy przewlekłych dolegliwościach lepsze może być ciepło niż zimno.
Leki i wsparcie ortopedyczne przy obrzęku kolana
Dobór właściwych leków zależy od przyczyny i nasilenia objawów. Doraźnie stosuje się paracetamol lub NLPZ dostępne OTC, a przy silnym stanie zapalnym – leki na receptę.
W przypadku podejrzenia zakażenia lekarz może włączyć antybiotykoterapię. Przy chorobach autoimmunologicznych stosuje się leki modyfikujące przebieg (DMARD).
Kortykosteroidy dostawowe bywają użyteczne, gdy potrzebne jest szybkie zmniejszenie bólu i napięcia. Ich podanie powinno wynikać z diagnozy i odbywać się pod kontrolą specjalisty.
Wsparcie mechaniczne to ortezy, szyny, wkładki oraz pomoc w chodzeniu: kule lub laska. Ortezy stabilizują i dają ucisk, ale długotrwałe użycie osłabia mięśnie.
Punkcja stawu (artrocenteza) pełni rolę diagnostyczną i terapeutyczną. Usunięcie nadmiaru płynu często przynosi natychmiastową ulgę w bólu i napięciu.
| Interwencja | Zastosowanie | Plusy / minusy |
|---|---|---|
| Paracetamol / NLPZ | Doraźne zmniejszenie bólu | Łatwo dostępne; NLPZ mają działania uboczne |
| Antybiotyki / DMARD | W przypadku zakażenia lub chorób autoimmun. | Skuteczne, wymagają diagnozy i kontroli |
| Kortykosteroidy dostawowe | Szybkie zmniejszenie obrzęku i bólu | Efekt krótkotrwały; ryzyko przy wielokrotnych iniekcjach |
| Ortezy, kule, wkładki | Stabilizacja i odciążenie stawu | Pomagają natychmiast; mogą osłabiać mięśnie przy nadużyciu |
Kiedy udać się do lekarza: objawy alarmowe i sytuacje pilne
Rozpoznanie alarmów pomaga zdecydować, czy zgłosić się planowo, czy natychmiast. Jeśli opuchlizna nie ustępuje po 3–5 dniach mimo odpoczynku, chłodzenia i leków dostępnych bez recepty, warto umówić wizytę u lekarza.
Skonsultuj się w ciągu kilku dni, gdy:
- obrzęk utrzymuje się lub nawraca
- ograniczenie ruchu pogłębia się
- pojawiają się trzaski, klikanie, niestabilność lub blokowanie stawu
- ból nocny zaburza sen lub narasta mimo leczenia
Sytuacje wymagające natychmiastowej pomocy — zgłoś się tego samego dnia, gdy wystąpi:
- nagły, masywny obrzęk po urazie z „trzaskiem” i niemożnością obciążenia
- brak możliwości pełnego zgięcia lub wyprostu
- gorączka, wyraźne zaczerwienienie, gorące i bolesne miejsce
- dreszcze, osłabienie lub objawy ogólne sugerujące infekcję
Objawy mechaniczne (trzaski, niestabilność, blokowanie) mogą być spowodowane uszkodzeniem łąkotki lub więzadeł i wymagają diagnostyki obrazowej.
| Stan | Kiedy zgłosić się | Dlaczego |
|---|---|---|
| Utrzymująca się opuchlizna 3–5 dni | W ciągu kilku dni | By ustalić przyczynę i zapobiec przewlekłości |
| Ból nocny lub narastający | Priorytetowa wizyta | Może być oznaką istotnego zapalenia |
| Nagły uraz z niemożnością obciążenia | Tego samego dnia | Ryzyko złamania lub poważnego uszkodzenia |
| Gorączka + gorące, zaczerwienione miejsce | Natychmiast | Może być zakażenie wymagające leczenia |
Zasada bezpieczeństwa: przy wątpliwościach lepiej ocenić stan wcześniej — szybka reakcja zmniejsza ryzyko trwałych urazów stawu.
Kiedy zrobić USG kolana i jakie badania pomagają znaleźć przyczynę obrzęku
Gdy pojawi się szybkie puchnięcie lub ból, często pierwszym badaniem jest USG. USG szybko pokaże, czy jest wysięk, ile jest płynu i gdzie się gromadzi.
USG obrazuje płyn, ścięgna, więzadła i błonę maziową. Dlatego lekarz może je zlecić, gdy trzeba sprawdzić zmiany tkanek miękkich lub cechy zapalenia.
RTG stosuje się przy podejrzeniu złamania lub zmian zwyrodnieniowych. MRI najlepiej ocenia łąkotki, więzadła i chrząstki. CT używa się rzadziej, w złożonych urazach kostnych.
Badania krwi pomagają znaleźć przyczyny obrzęku: OB, CRP przy stanie zapalnym, morfologia, kwas moczowy przy dnie oraz testy reumatologiczne takie jak przeciwciała.
Artrocenteza to pobranie płynu ze stawu. Analiza płynu daje odpowiedź, czy są bakterie, kryształy lub komórki zapalne i często przynosi ulgę.
Przygotuj listę objawów: kiedy wystąpiły, co nasila ból, czy był uraz i czy występują objawy ogólne. To ułatwi diagnostykę.
| Badanie | Co pokazuje | Kiedy zlecić |
|---|---|---|
| USG | Wysięk, ścięgna, więzadła, błona maziowa | Gdy trzeba szybko ocenić ilość płynu i zapalenie |
| RTG | Złamania, zmiany zwyrodnieniowe | Podejrzenie uszkodzeń kostnych |
| MRI | Łąkotki, więzadła, chrząstka | Głębsza ocena urazów wewnątrzstawowych |
| Badania krwi | OB, CRP, morfologia, kwas moczowy, przeciwciała | Ocena procesu zapalnego i chorób systemowych |
Powrót do sprawności: leczenie przyczynowe, rehabilitacja i jak zmniejszyć ryzyko nawrotów
Pełny powrót do sprawności wymaga leczenia przyczynowego i stopniowego wzmacniania mięśni stabilizujących stawu. Krótkie, kontrolowane ćwiczenia pod okiem fizjoterapeuty zmniejszają ból i chronią chrząstki stawowej, a także poprawiają zakres ruchu.
Metody wspierające, takie jak drenaż limfatyczny, kinesiotaping i zabiegi fizykalne, mogą być dodatkiem, lecz nie zastępują właściwego leczenia. W cięższych urazach rozważa się artroskopię, synowektomię lub endoprotezoplastykę.
Zapobieganie nawrotom to kontrola masy ciała, rozsądne obciążenia i regeneracja. Jeśli ból lub opuchlizna wracają mimo rehabilitacji, wróć do diagnostyki — może być aktywny stan zapalny lub problem mechaniczny wymagający dalszego leczenia.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.
