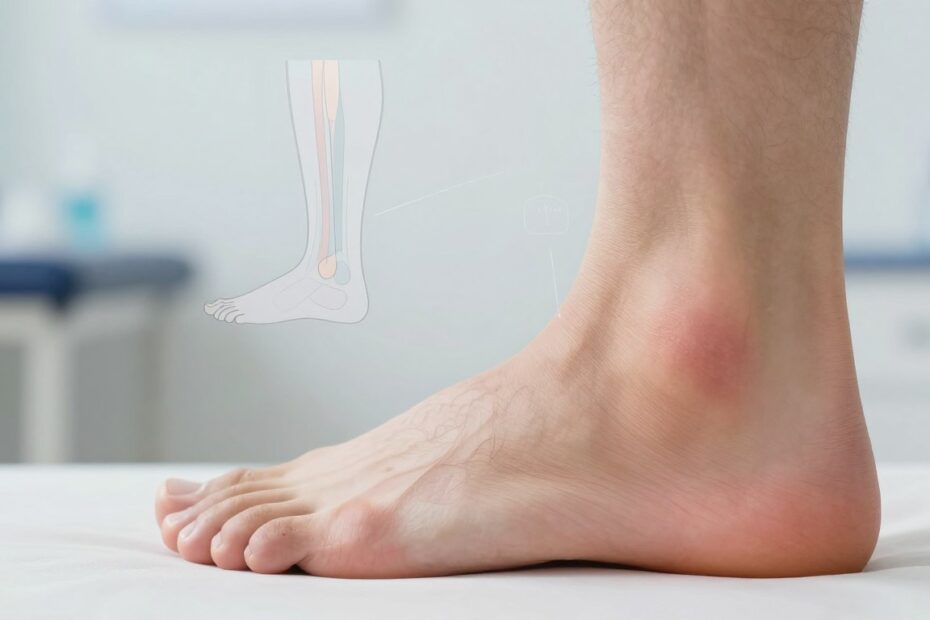
Czy jeden krok może zmienić twój tydzień? Gdy poczujesz nagłą dolegliwość w okolicy stawu skokowego, łatwo popaść w panikę. W tej sekcji wyjaśnimy, co najczęściej powoduje ból i jak szybko reagować, żeby nie pogorszyć stanu.
Krótko i praktycznie: omówimy urazy mechaniczne, przeciążenia oraz schorzenia zapalne. Wskażemy typowe objawy, takie jak obrzęk, tkliwość czy ograniczenie ruchu, oraz co te sygnały mogą sugerować.
Podamy także prosty plan działań „co robić od razu”, na podstawie zasad RICE: odpoczynek, chłodzenie, kompresja, uniesienie. Wyjaśnimy, kiedy szukać pomocy lekarskiej i jakie badania obrazowe są zwykle potrzebne.
Kluczowe wnioski
- Najczęstsze dolegliwości wynikają z urazów lub przewlekłych przeciążeń.
- Objawy: obrzęk, tkliwość, krwiak, ograniczony ruch.
- W domu stosuj RICE jako pierwszą pomoc.
- Skonsultuj się z lekarzem przy nasileniu lub braku poprawy.
- Wczesna diagnostyka (RTG, USG, MRI) przyspiesza leczenie.
Jak rozpoznać, czy ból pod kostką wymaga pilnej pomocy
Gdy pojawia się silny dyskomfort przy stawie skokowym, warto szybko ocenić, czy sytuacja wymaga pilnej interwencji. Czerwone flagi to niemożność obciążenia, szybko narastający obrzęk, widoczna deformacja lub otwarta rana.
Objawy neurologiczne — pieczenie, drętwienie lub nagłe osłabienie — mogą wskazywać na uszkodzenie nerwów i wymagają szybszej konsultacji z lekarzem. U osób z cukrzycą każde urazowe złamanie lub rana zasługuje na pilną ocenę.
Jeśli po potknięciu ból kostki pojawia się nagle, może być to stłuczenie. Jednak brak możliwości postawienia stopy lub duże zasinienie sugeruje, że przyczyną bólu może być złamanie lub poważne uszkodzenie więzadeł.
W domu zastosuj zimny okład, uniesienie kończyny i leki dostępne bez recepty jako doraźne wsparcie. To nie zastąpi badania obrazowego, gdy objawy są ciężkie.
- Skonsultuj się z lekarzem gdy nie można obciążyć kończyny.
- Szukaj pomocy przy piekącym bólu lub drętwieniu.
- Pilna pomoc nie zawsze oznacza SOR — ortopeda lub poradnia urazowa często wystarczą.
Ból stopy pod kostką a najczęstsze urazy mechaniczne stawu skokowego
Nagły uraz stawu skokowego często daje podobne objawy, lecz konieczna jest szybka ocena rodzaju uszkodzenia.
Do najczęstszych urazów należą stłuczenia (ból, opuchlizna, krwiak), skręcenia — w trzech stopniach (naciągnięcie, częściowe uszkodzenie, zerwanie więzadeł) oraz zwichnięcia, gdy dochodzi do przemieszczenia kości.
Typowe skręcenie inwersyjne obciąża więzadło skokowo‑strzałkowe przednie i piętowo‑strzałkowe, rzadziej tylne. Uszkodzenie tkanek miękkich wpływa na czas leczenia i konieczność stabilizacji.
Złamanie daje silny ból, wyraźną deformację i niemożność ruchu. Z kolei złamanie zmęczeniowe śródstopia może pojawiać się po wysiłku i mylić się z przeciążeniem.
- Jak rozróżnić urazy: intensywność bólu, szybkość narastania obrzęku, obecność krwiaka i możliwość obciążenia.
- Nigdy nie „rozchodź” podejrzanych urazów — ogranicz ruch i zgłoś się do specjalisty.
- Zapamiętaj moment urazu, kierunek skręcenia i tempo pogorszenia — to ważne informacje dla lekarza.
Przeciążenia i stany zapalne, które często dają ból w okolicy kostki
Często dolegliwości w okolicy kostki nie wynikają z urazu, lecz z długotrwałego nadwyrężenia lub zapalenia.
Przeciążenia pojawiają się przy bieganiu po twardej nawierzchni, długim staniu lub nagłym zwiększeniu treningu. Objawy narastają powoli: dyskomfort przy ruchu, poranna sztywność i tkliwość ścięgien.
Stan zapalny tkanek okołostawowych różni się od urazu mechanicznego. Przy zapaleniu dominuje zaczerwienienie, bolesność przy dotyku i ograniczenie ruchu.
Problemy ze ścięgnem Achillesa dają ból bardziej z tyłu kostki i mogą promieniować do pięty. Zapalenie rozcięgna podeszwowego często mylone jest z dolegliwościami w rejonie stawu.
Leczenie przeciążeniowe zwykle łączy odpoczynek, rehabilitację i dobrane ćwiczenia. Kluczowe jest też właściwe obuwie — amortyzacja i stabilizacja pięty zmniejszają obciążenia.
| Przyczyna | Typowe objawy | Postępowanie |
|---|---|---|
| Nadwyrężenie (bieganie, stanie) | stopniowy ból przy wysiłku, tkliwość | odpoczynek, zmiana obciążenia, ćwiczenia |
| Zapalenie ścięgien (Achilles) | ból z tyłu kostki, sztywność rano | rehabilitacja, rozciąganie, obuwie do biegania |
| Zapalenie rozcięgna podeszwowego | ból przy pierwszych krokach, promieniowanie | terapia manualna, wkładki, stopniowy powrót |
- Unikaj kontynuowania treningu przy nasileniu dolegliwości.
- Przy planowaniu powrotu zmniejsz kilometraż i dobierz odpowiednie obuwie.
Ból kostki bez urazu: możliwe przyczyny w 2026 roku, o których warto pamiętać
Czasami dolegliwość pojawia się bez urazu i ma podłoże przewlekłe. Najczęstsze przyczyny to przeciążenie, zmiany zwyrodnieniowe oraz choroby zapalne stawów, takie jak RZS.
Inne stany obejmują przewlekłą niewydolność żylną, wady ustawienia stóp (koślawość, stopa wydrążona) oraz różnicę długości kończyn. Te czynniki mogą prowadzić do jednostronnego przeciążenia.

Choroby ogólnoustrojowe też mają znaczenie. Dna moczanowa daje nagłe, nocne zaostrzenia. Cukrzyca i neuropatie mogą maskować lub zmieniać odczuwanie bólu.
„Obrzęk kostek bez urazu bywa sygnałem problemów naczyniowych i wymaga innej ścieżki diagnostycznej.”
- Mechaniczne przyczyny: przeciążenie, nerwiak Mortona, ostroga piętowa.
- Uogólnione choroby: RZS, miażdżyca, dna moczanowa.
- Co warto odnotować: czas trwania, obustronność, pora dnia, choroby współistniejące.
| Przyczyna | Typowy objaw | Wskazówka diagnostyczna |
|---|---|---|
| Zmiany zwyrodnieniowe | stopniowy ból, poranna sztywność | RTG, ocena funkcji stawów |
| Przewlekła niewydolność żylna | obrzęk obustronny, wrażenie ciężkości | USG Doppler, konsultacja naczyniowa |
| Dysfunkcja łańcucha ruchu | jednostronne przeciążenie, zmieniony chód | badanie ortopedyczne, analiza chodu |
Co zrobić od razu w domu, gdy pojawia się ból i obrzęk pod kostką
Szybka reakcja w domu może ograniczyć obrzęk i zmniejszyć ryzyko powiększenia urazu. Przerwij aktywność, odciąż stopę i zabezpiecz staw skokowy.
Postępowanie RICE: odpoczynek, schładzanie, kompresja i uniesienie kończyny. Schładzaj 15–20 minut co 2 godziny przez pierwsze 48 godzin. Kompresję wykonaj bandażem elastycznym, nie zaciskaj zbyt mocno.
Unieś nogę nad poziom serca podczas leżenia i na noc. To prosty sposób na zmniejszenie opuchlizny.
Doraźne środki przeciwbólowe i przeciwzapalne dostępne bez recepty mogą pomóc kontrolować ból. Nie maskuj jednak silnych objawów przy podejrzeniu złamania — wtedy trzeba wykonać badanie obrazowe.
Stabilizator lub orteza tymczasowo odciąża i stabilizuje staw. Dobór najlepiej skonsultować z ortopedą lub fizjoterapeutą, zwłaszcza przy podejrzeniu skręcenia.
- Nie rozgrzewaj świeżego urazu z dużym obrzękiem.
- Chodź krótkimi krokami, użyj podparcia lub kul, jeśli to konieczne.
- Obserwuj dynamikę bólu przez 24–48 godzin — brak poprawy, narastający obrzęk lub ból przy każdym ruchu to powód wizyty u specjalisty.
Diagnostyka u lekarza i fizjoterapeuty: jak ustala się przyczynę bólu stawu skokowego
Diagnostyka zaczyna się od prostego wywiadu i podstawowego badania, które często rozstrzyga dalsze kroki.
Krok 1 — wywiad i badanie fizykalne: lekarz pyta, kiedy i jak pojawił się ból, jakie są objawy oraz czy występuje obrzęk lub krwiak. Następnie sprawdza zakresy ruchu — zgięcie grzbietowe i podeszwowe — oraz ocenę możliwości obciążania kończyny.
Krok 2 — testy kliniczne: w ocenie niestabilności używane są m.in. test szuflady przedniej, Talar‑Tilt, rotacja zewnętrzna i Squeeze test. To proste próby, które pomagają zlokalizować uszkodzenia więzadeł i kości.

Krok 3 — obrazowanie: RTG to standard przy podejrzeniu złamania. USG pomaga ocenić więzadła i ścięgna. MRI lub TK są wskazane, gdy potrzebna jest precyzyjna ocena tkanek miękkich lub plan zabiegowy.
W wielu przypadkach lekarzem prowadzącym jest ortopeda lub fizjoterapeuta, który ustala plan leczenia: od odciążenia i stabilizacji, przez farmakoterapię, do rehabilitacji.
- Przygotuj zapiski o czasie trwania dolegliwości, czynnikach nasilających i wcześniejszych urazach.
- Pytaj o możliwe metody obrazowania i przewidywany plan leczenia.
- Pamiętaj, że źródło problemu czasem leży poza stawem — warto ocenić też kolano i biodro.
| Etap | Co sprawdza specjalista | Dlaczego ma znaczenie |
|---|---|---|
| Wywiad | czas wystąpienia, mechanizm urazu | kieruje wyborem badań |
| Badanie kliniczne | obrzęk, tkliwość, zakres ruchu | ocena niestabilności |
| Badania obrazowe | RTG, USG, MRI/TK | potwierdzenie złamania lub uszkodzeń tkanek |
Powrót do sprawności i profilaktyka, by ból nie wracał
Skuteczny powrót do aktywności opiera się na jasno określonym planie ćwiczeń i kontroli obciążeń. Pełna rekonstrukcja funkcji bywa potrzebna około 8 tygodni, w zależności od urazu i leczenia.
W programie warto uwzględnić proste ćwiczenia: pisanie alfabetu stopą, stanie na jednej nodze przez ~30 s i docisk bocznej krawędzi stopy do ściany 30–40 s w seriach. Te ruchy poprawiają zakres i propriocepcję.
Metody wspomagające to terapia manualna, magnetoterapia, laseroterapia, suche igłowanie i kinesiotaping. Mogą one zmniejszyć obrzęk i ból oraz ułatwić rehabilitację stawu skokowego.
Dobór stabilizatora, wkładki i właściwego obuwia zmniejszy przeciążenia stóp i zabezpieczy więzadła. Monitoruj sygnały nasilającego się bólu — nawracający dyskomfort może być znakiem, że trzeba wrócić do lekarza lub fizjoterapeuty.
Profilaktyka: stopniuj obciążenia, dbaj o regenerację i mobilność łydki. Dzięki temu ryzyko stanu zapalnego oraz kolejnych urazów może być znacznie mniejsze.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.