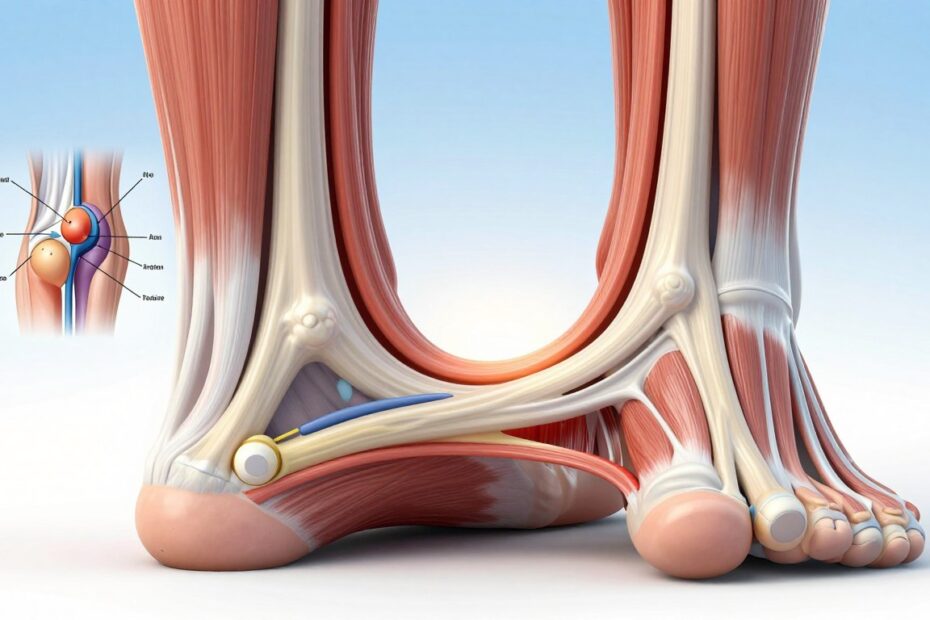
Czy jedno nagłe uderzenie* potrafi na zawsze zmienić twoją aktywność? Ten uraz często opisuje się jako kopnięcie lub trzask w tylnej części łydki. Wielu pacjentów pamięta właśnie taki moment, gdy kroki nagle stały się niemożliwe.
Najczęściej do przerwania dochodzi 2–6 cm nad piętą, w tzw. talni ścięgna, gdzie ukrwienie bywa słabsze. W tej sekcji wyjaśnimy, jak rozpoznać objawy, kiedy natychmiast szukać pomocy i co robić w pierwszych godzinach po urazie.
Podkreślamy: możliwy jest powrót do pełnej sprawności, ale wymaga to szybkiej diagnostyki, odpowiedniego leczenia i długiej rehabilitacji.
Kluczowe wnioski
- Szybkie rozpoznanie objawów przyspiesza diagnostykę i leczenie.
- Typowe uczucie to nagły ból i trudność w stawaniu na palce.
- USG i badanie kliniczne pomagają ocenić miejsce i rozstęp końców.
- Leczenie: opcje zachowawcze versus operacja — każda ma plusy i minusy.
- Rehabilitacja trwa tygodnie lub miesiące; powrót do sportu wymaga cierpliwości.
Co dzieje się przy zerwaniu Achillesa i dlaczego uraz jest tak nagły
W chwili urazu włókna kolagenowe pękają gwałtownie, a mięsień łydki kurczy się z impetem. Taki nagły skurcz powoduje „cofnięcie” końcowego odcinka ścięgna, co daje bolesne odczucie jak uderzenie lub kopnięcie.
Większość przerwań występuje 2–6 cm nad guzkiem kości piętowej — w strefie o słabszym ukrwieniu. To newralgiczne miejsce jest bardziej podatne na uszkodzenia, zwłaszcza gdy ścięgno przenosi ogromne siły podczas startu, nagłego zatrzymania lub lądowania.
Najczęstsze scenariusze to przyspieszanie, szybka zmiana kierunku i wyskok. Osoby aktywne sporadycznie, czyli tzw. „weekendowi wojownicy”, mają większe ryzyko, gdy nagle zwiększą obciążenie bez odpowiedniego przygotowania.
Uraz może być częściowy lub całkowity. Nawet nagły epizod nie wyklucza wcześniejszych mikrourazów w tkance. W efekcie natychmiast spada siła zgięcia podeszwowego, a chód i bieg tracą naturalny napęd już od pierwszych minut po uszkodzeniu.
- Mechanizm: przerwanie włókien i cofnięcie kikuta.
- Objaw: gwałtowny ból w tylnej części łydki i często słyszalny trzask.
- Profil ryzyka: nagły wzrost intensywności aktywności u osób nieprzygotowanych.
Jak rozpoznać objawy zerwania ścięgna Achillesa
Pierwszy objaw może być zaskakująco prosty: nagły ból i utrata siły w stopie. Zazwyczaj od razu pojawia się wrażenie uderzenia w tył łydki i czasem słyszalny trzask.
Typowe objawy to: nagły ból, szybki obrzęk i krwiak w okolicy ścięgna. Często wyczuwalna jest palpacyjna „luka” nad piętą.
Kluczowy test funkcjonalny to próba wspięcia na palce. Brak możliwości wykonania ruchu, zwłaszcza jednonóż, sugeruje poważne uszkodzenie i znaczną utratę napędu stopy.
W przypadku częściowego uszkodzenia chód bywa bolesny, lecz częściowo możliwy. Przy całkowitym przerwaniu siła i funkcja są znacznie osłabione.

- Zwróć uwagę na moment urazu — opis sytuacji pomoże lekarzowi.
- Nie lekceważ narastającego obrzęku lub krwiaka w pierwszych godzinach.
- Różnicowanie: ból wyżej w łydce może wskazywać na naderwanie mięśnia brzuchatego.
Co robić od razu po urazie i czego unikać, żeby nie pogorszyć uszkodzenia
Pierwsza reakcja po urazie powinna skupiać się na odciążeniu i stabilizacji stawu skokowego. Przerwij aktywność i nie próbuj sprawdzać, czy ból sam minie.
Odciąż nogę, zastosuj chłodzenie i unieś kończynę. Zabezpiecz chód za pomocą kul lub stabilizatora. Wczesna konsultacja ortopedyczna wpływa na wynik leczenia i zmniejsza ryzyko przewlekłych problemów.
- Natychmiast przerwij wszelką aktywność i odciąż kończynę.
- Nie biegaj, nie wykonuj podskoków ani dynamicznego odepchnięcia — takie ruchy mogą pogłębić rozległość uszkodzenia.
- Unikaj intensywnego rozciągania, agresywnego masażu i chodzenia „na siłę”.
- Ustaw stopę w lekkim zgięciu podeszwowym, by zmniejszyć napięcie tylnej części podudzia.
Im szybciej zorganizujesz diagnostykę i plan leczenia, tym lepsza kontrola gojenia i mniejsze ryzyko przewlekłych zaburzeń funkcji.
Wskazania do pilnej oceny to: wyczuwalna „dziura” nad piętą, niemożność wspięcia na palce, szybko narastający obrzęk lub krwiak. Przygotuj się do wizyty: opisz mechanizm urazu, poziom bólu i dotychczasowe działania — to przyspieszy decyzję terapeutyczną dla pacjentów.
Diagnostyka: jak lekarz potwierdza zerwanie ścięgna i ocenia jego rozległość
Diagnoza zaczyna się od szczegółowego wywiadu o chwili urazu i szybkości narastania objawów. Lekarz pyta o opis zdarzenia, odczucia „trzasku” i nagłe ograniczenie funkcji.
W badaniu klinicznym ocenia się chód, zakres ruchu w stawie skokowym oraz siłę zgięcia podeszwowego. Palpacyjna luka nad przebiegiem ścięgna i obecność krwiaka wskazują na poważne uszkodzenie.
Test Thompsona polega na ucisku mięśnia łydki w pozycji leżącej. Brak ruchu stopy po ucisku sugeruje przerwanie ciągłości i przyspiesza decyzję o dalszych badaniach.
USG jest badaniem pierwszego wyboru: potwierdza przerwanie, lokalizuje miejsce i mierzy odległość między końcami (retrakcję). Te dane pomagają w planowaniu techniki leczenia i informowaniu pacjentów o możliwych opcjach.
W trudniejszych przypadkach lub przy podejrzeniu zmian przewlekłych wykonuje się MRI. Badanie daje pełniejszy obraz tkanek i bywa konieczne przed operacją.
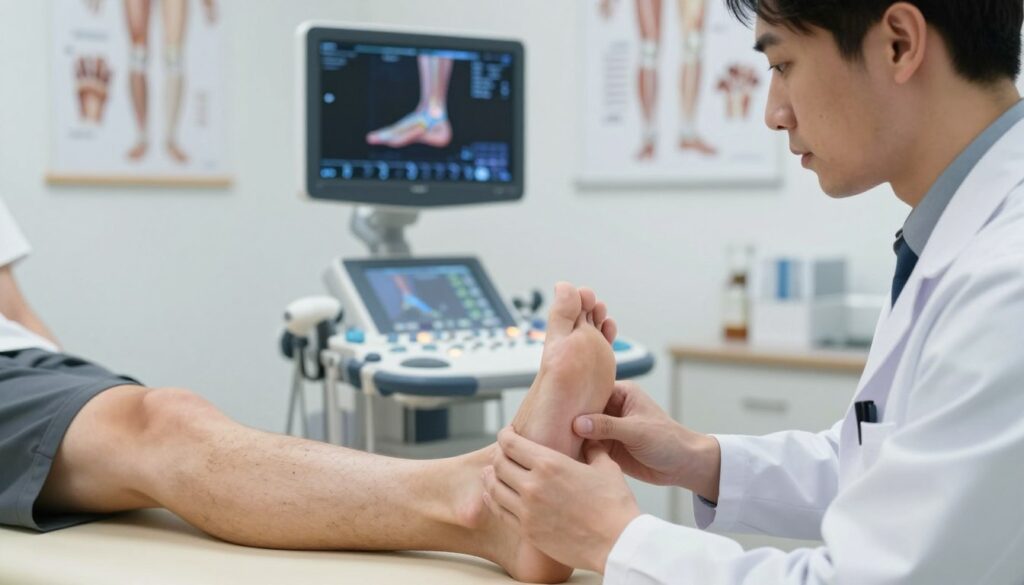
Różnicowanie jest kluczowe — inne urazy łydki lub przyczepu do kości piętowej wymagają innego postępowania. Wyniki badań zwykle ustalają plan na najbliższe tygodniy.
Wywiad i badanie kliniczne najczęściej kierują wyborem badań obrazowych, które precyzują zakres uszkodzenia i wpływają na decyzję terapeutyczną.
Zerwanie ścięgna Achillesa: leczenie zachowawcze czy operacja
Decyzja między terapią zachowawczą a zabiegiem zależy od typu uszkodzenia, wieku i aktywności osoby.
Cel leczenia to odtworzenie ciągłości oraz przywrócenie właściwej długości i napięcia ścięgna, by odzyskać siłę łydki i stabilny chód.
W przypadku uszkodzeń częściowych częściej wybiera się leczenie zachowawcze. Stosuje się unieruchomienie w bucie ortopedycznym lub gipsie i stopniowe, kontrolowane obciążanie. Czas ochrony może trwać kilka tygodni.
Przy całkowitym przerwaniu rozważa się operację, zwłaszcza u osób aktywnych. Techniki to szycie otwarte lub przezskórne; obecnie preferowane są miniinwazyjne metody przezskórne ze względu na mniejsze uszkodzenie tkanek i szybsze wdrożenie rehabilitacji.
W trudniejszych przypadkach, np. przy przyczepie do kości piętowej lub w urazach starszych, może być konieczna metoda otwarta lub rekonstrukcja z użyciem przeszczepu ścięgien mięśni kulszowo‑goleniowych.
Pytania do lekarza: jakie ryzyko powikłań, przewidywany czas unieruchomienia, plan rehabilitacji i kryteria powrotu do aktywności?
Jak wygląda pierwszy okres po leczeniu: unieruchomienie, obciążanie i kontrola gojenia
W początkowym okresie leczenia najważniejsze jest ustawienie stopy tak, by zminimalizować napięcie w miejscu zszycia.
Staw skokowy zwykle unieruchamia się w zgięciu podeszwowym. Dzięki temu naprawione ścięgna mają mniejsze obciążenie. Stosuje się but ortopedyczny lub syntetyczny gips.
Przez pierwsze tygodnie pacjent porusza się o kulach i zaczyna kontrolowane obciążanie. Po około 2 tygodniach następuje kontrola, zdjęcie szwów i start pierwszych zabiegów rehabilitacyjnych.
Standardowy okres unieruchomienia wynosi około 6 tygodni. W tym czasie specjalista stopniowo zmienia kąt w ortezie, przywracając zakres ruchu bez ryzyka wydłużenia ścięgna.
- Używaj kul i przestrzegaj limitu obciążenia wskazanego przez lekarza.
- Nie przyspieszaj ruchów — zbyt wczesne obciążenie grozi utratą siły i wydłużeniem struktury.
- Przy nietypowym bólu lub opuchliźnie poproś o kontrolne USG.
Celem jest stworzenie warunków do bezpiecznej rehabilitacji i powrotu do pełnej sprawności.
Rehabilitacja po zerwaniu ścięgna Achillesa krok po kroku
Każdy etap rehabilitacji ma jasny cel: od ochrony gojenia do odzyskania mocy i kontroli ruchu.
Etap 1 — wczesny: priorytet to praca nad blizną, ograniczanie zrostów i kontrola obrzęku. Stopniowo przywraca się lekkie ruchy stawu skokowego bez forsowania zgięcia.
Etap 2 — przywracanie ruchu: rozszerzamy zakres bez gwałtownych rozciągnięć. Dodajemy ćwiczenia wzmacniające mięsień trójgłowy łydki i pracę ekscentryczną.
Etap 3 — kontrola i moc: wprowadzamy trening propriocepcji, stabilizacji i wzorców chodu. Tu zmniejszamy ryzyko nawrotu i poprawiamy technikę lądowania.
Rehabilitacja to proces całej kończyny — nie tylko ćwiczeń łydki.
Powrót do pełnej sprawności zwykle trwa 4–8 miesięcy i może być szybszy przy systematycznej pracy. Monitoruje się postęp przez ocenę funkcji, siły i wytrzymałości.
| Etap | Główne cele | Przykładowe działania |
|---|---|---|
| 1 — wczesny | Ochrona gojenia, redukcja obrzęku | mobilizacja blizny, kontrolowane ruchy, kompresja |
| 2 — ruch i siła | Przywrócenie zakresu, wzmacnianie | ćw. izometryczne, ekscentryczne, zwiększanie obciążenia |
| 3 — propriocepcja | Kontrola nerwowo‑mięśniowa, technika | ćw. równowagi, trening plyometryczny, analiza biomechaniczna |
Powrót do pełnej sprawności i sportu: realny czas, kamienie milowe i bezpieczne decyzje
Powrót do aktywności po urazie wymaga planu opartego na funkcji, nie tylko na kalendarzu.
W praktyce pełnej sprawności po całkowitym uszkodzeniu osiąga się zwykle w 4–8 miesięcy. U sportowców wyczynowych badania wskazują średnio ok. 9 miesięcy do powrotu do gry.
Kluczowe kamienie milowe to: odzyskanie zakresu ruchu, narastanie siły, poprawa wytrzymałości (np. test wspięć) oraz kontrola lądowania i hamowania.
Decyzje o powrocie do sportu opieraj na testach funkcjonalnych, porównaniu z kończyną zdrową i ocenie zespołu (lekarz, fizjoterapeuta, trener).
Wczesny powrót zwiększa ryzyko przeciążeń i kompensacji. Przy narastającym bólu, obrzęku lub pogorszeniu funkcji skonsultuj się — nie przeczekuj.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.