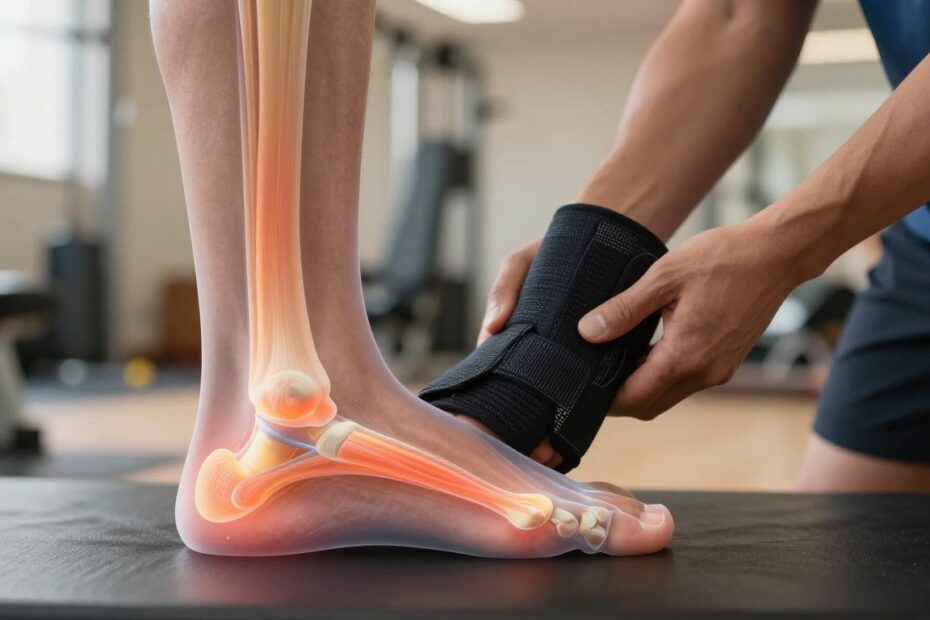
Czy możesz wrócić do biegania bez ryzyka, że ból się zaostrzy? To pytanie dotyczy nie tylko biegaczy. Dotyczy także osób skaczących, grających w zespołach i wracających do aktywności po przerwie.
W praktyce mamy do czynienia z przewlekłym przeciążeniem, które prowadzi do mikrourazów i zmian degeneracyjnych. Wyróżnia się typ mid-portion i insertional.
W tym artykule zdefiniujemy problem, podpowiemy, jak odróżnić typowe dolegliwości od poważniejszych urazów i przedstawimy zasady treningu, które pomagają nie pogorszyć stanu. Kluczowa jest stopniowa praca z obciążeniem i obserwacja reakcji w ciągu 24 godzin po wysiłku.
Cel to nie tylko zmniejszenie bólu, ale odbudowa tolerancji ścięgna i bezpieczny powrót do sportu. Praca ze ścięgnem to proces oparty na zarządzaniu obciążeniem, a nie na „magicznych” zabiegach.
Kluczowe wnioski
- Problem dotyczy wielu aktywnych osób, nie tylko biegaczy.
- Stopniowe zwiększanie obciążenia jest ważniejsze niż całkowity odpoczynek.
- Obserwuj reakcję w ciągu 24 godzin po treningu.
- Diagnoza pomaga odróżnić przeciążenie od poważniejszych uszkodzeń.
- Świadoma rehabilitacja odbudowuje tolerancję na obciążenia.
Czym jest tendinopatia ścięgna Achillesa i dlaczego „zapalenie” to nie zawsze trafne określenie
Określenie „zapalenie” bywa mylące. W wielu przypadkach problem wynika z przewlekłego przeciążenia i przebudowy włókien, a nie z ostrego stanu zapalnego. Stan zapalny pojawia się częściej w początkowej fazie, później dominuje degeneracja.
Mechanizm jest prosty: mikrourazy powtarzane przy bieganiu lub skakaniu przewyższają tempo regeneracji. W efekcie struktura ścięgna się zmienia, pojawiają się zgrubienia i mniejsza tolerancja na obciążenia.
Rozróżnienie typów ma znaczenie praktyczne. Typ mid-portion dotyczy odcinka środkowego i zwykle lepiej znosi zgięcie grzbietowe. Typ insertional występuje przy przyczepie do kości piętowej i ogranicza zakres ruchu oraz dobór ćwiczeń.
Nazewnictwo ma konsekwencje: jeśli celem jest przebudowa i zwiększenie tolerancji, leczenie musi łączyć pracę z obciążeniem z kontrolą bólu. Sama aplikacja maści czy schładzanie rzadko rozwiązuje przyczynę problemu.
Objawy i lokalizacja bólu w okolicy ścięgna Achillesa
Pierwszy sygnał to zwykle ból pojawia się przy pierwszym kroku po odpoczynku — rano lub po długim siedzeniu. Towarzyszy mu poranna sztywność i ograniczone rozciągnięcie stawu skokowego.
W praktyce wyróżnia się dwa typowe miejsca: ból 2–6 cm nad piętą (mid-portion) oraz ból w samym przyczepu, często z widocznym obrzękiem. To rozróżnienie kieruje dalszym postępowaniem i doborem ćwiczeń.
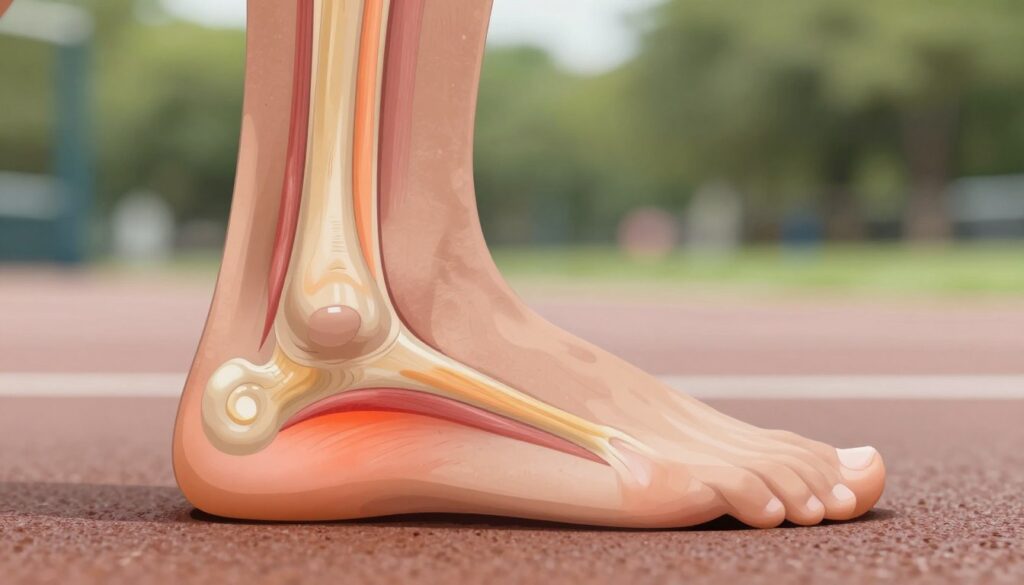
Charakter bólu w sporcie bywa mylący. Często dolegliwości zmniejszają się podczas rozgrzewki, a następnie nasilają się po treningu. Reakcja w ciągu 24 godzin jest kluczowa — jeśli następnego dnia jest gorzej, to znak, że obciążenie było zbyt duże.
- Typowe objawy: ból i sztywność wzdłuż ścięgna, tkliwość przy ucisku, zgrubienie.
- Dodatkowo: obrzęk, ograniczenie zgięcia grzbietowego, czasem trzeszczenie.
- Niepokój powinny wzbudzić: nagłe pogorszenie funkcji, narastający obrzęk lub podejrzenie ostrego uszkodzenia — wtedy trzeba pilnie skonsultować się ze specjalistą.
„Same objawy nie zawsze pokazują stopień uszkodzenia; ważne jest badanie funkcjonalne i celowane badania obrazowe.”
Podsumowując: objawy i ich lokalizacja pomagają ukierunkować diagnostykę i terapię. Obserwuj reakcję po aktywności i zgłoś się na badania, jeśli dolegliwości się nasilają.
Skąd bierze się tendinopatia: przeciążenia, błędy treningowe i obuwie
Najczęściej problem pojawia się, gdy obciążenia rosną szybciej niż tkanki zdążą się przystosować. Ścięgno achillesa toleruje duże napięcia, ale potrzebuje czasu na adaptację. Gdy progresja jest zbyt szybka, kumulują się mikrourazy i zaczyna się przewlekły proces bólowy.
Typowe wyzwalacze to zwiększenie kilometrażu, dodanie interwałów, sprintów, podbiegów lub powrót po dłuższej przerwie bez stopniowej fazy wprowadzającej.
Zmiana struktury treningu — więcej akcentów i mniej regeneracji — częściej szkodzi niż drobne korekty techniki. Równie ważne są warunki: nagłe przejście z miękkiego podłoża na asfalt albo częste bieganie po zbiegach zmienia rozkład sił w nodze.
- Obuwie: sztywna podeszwa lub zbyt elastyczny zapiętek zwiększa obciążenia w okolicy przyczepu do kości piętowej.
- Wielość czynników: rzadko jest jedna przyczyna — zwykle suma treningu, ograniczeń (np. sztywność łydki) i błędów regeneracji.
Najlepiej modyfikować aktywności zamiast całkowicie je wyłączać — zmniejszając intensywność i dodając alternatywy, można chronić tkanki i utrzymać kondycję.
Jak diagnozuje się problem: wywiad, badanie kliniczne i badania obrazowe
Rozpoznanie opiera się w pierwszej kolejności na szczegółowym wywiadzie. Lekarz lub fizjoterapeuta pyta o moment pojawienia się bólu, poranną sztywność, reakcję po treningu i zmiany obciążeń w ostatnich tygodniach.
W wywiadzie ważne jest określenie wzorca dolegliwości: czy ból nasila się po wysiłku, czy poprawia podczas rozgrzewki, oraz czy występuje obrzęk lub spadek funkcji.
Badanie kliniczne obejmuje palpację, ocenę tkliwości i testy prowokacyjne (wspięcia na palce, wchodzenie po schodach). Specjalista porównuje stronę chorą i zdrową, ocenia zakres ruchu i siłę mięśni.
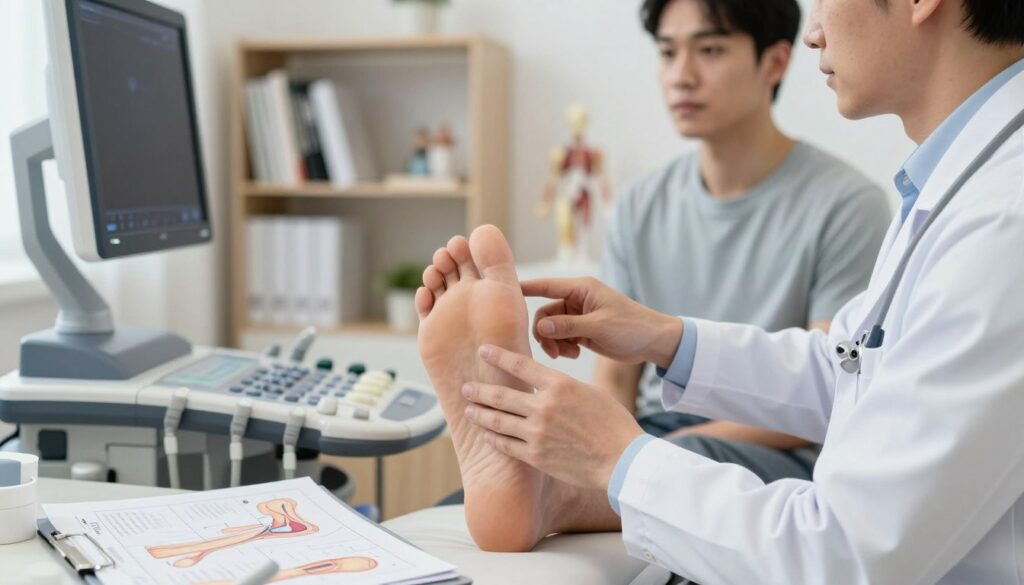
Jeśli stosuje się obrazowanie, USG pokazuje morfologię, ciągłość i unaczynienie. MRI używa się rzadziej — przy nietypowym przebiegu lub gdy planuje się zabieg. RTG bywa przydatne do oceny zmian kostnych przy przyczepu ścięgna.
- Uwaga: wynik badań obrazowych nie zawsze koreluje z bólem.
- Zgłoś się na konsultację, gdy objawy się utrzymują, narasta ból po obciążeniu, pojawia się obrzęk lub spadek funkcji.
„Plan leczenia powinien opierać się na objawach i funkcji, a nie tylko na opisie badania obrazowego.”
Leczenie i rehabilitacja: jak zaplanować pracę ze ścięgnem, żeby wracało do tolerowania obciążeń
Leczenie powinno być programem stopniowego obciążania, z jasnymi kryteriami kontroli bólu i obserwacją reakcji przez 24 godziny.
Pierwszy etap to izometria (wysokie napięcie, ≥75% MVIC) — stosuje się ją przy kontroli dolegliwości i poprawie kontroli mięśnia. Krótkie serie, kilka razy dziennie, pomagają zmniejszyć ból bez nadmiernego wydłużania okresu odpoczynku.
Następnie wprowadzamy ciężkie, wolne ćwiczenia ekscentryczno‑koncentryczne (HSR) — około 8 powtórzeń przy subiektywnej trudności 8/10. Klasyczny protokół Alfredsona stosuje się 2× dziennie przez 12 tygodni: 3 serie po 15 powtórzeń, dwa ustawienia kolan.
Po osiągnięciu tolerancji na siłę zaczynamy dynamikę: skoki, lądowania i szybsze obciążenia, tylko gdy trening siłowy jest dobrze tolerowany.
- Ograniczamy: bieganie i skoki na początkowym etapie.
- Zastępujemy: rower, marsz, pływanie.
- Leczenie wspomagające: fala uderzeniowa lub laser — jako dodatek do ćwiczeń.
| Etap | Cel | Parametry |
|---|---|---|
| Izometria | Kontrola bólu, stabilizacja | ≥75% MVIC, krótkie serie kilka razy/dzień |
| HSR / siła | Wzrost siły i sztywności | 8 powt., trudność ~8/10 |
| Ekscentryka (Alfredson) | Przebudowa strukturalna | 2×/dzień, 12 tyg., 3×15, 2 ustawienia kolan |
| Dynamika | Przywrócenie funkcji sportowej | Skoki/lądowania po kryteriach tolerancji |
Uwaga: sterydowe blokady mogą pogorszyć wyniki, a PRP nie wykazuje jednoznacznej przewagi — dlatego najważniejsze są ćwiczenia i stopniowa rehabilitacja.
Jak trenować, żeby nie pogarszać stanu: zarządzanie obciążeniem i sygnały ostrzegawcze
Zamiast całkowitej przerwy lepiej stosować modyfikację treningu, która utrzyma formę bez pogłębiania dolegliwości. Ważne jest, by monitorować reakcję 24 godzin po wysiłku.
Co zwykle prowokuje problem: bieganie, podbiegi, skoki, schody. Tymczasowo ogranicz takie elementy i wybierz rower, marsz lub pływanie.
Reguła 24 godzin jest prosta: jeśli następnego dnia ból znacząco się nasila, zmniejsz obciążenia. To najłatwiejsze narzędzie autoregulacji.
Sygnały ostrzegawcze w trakcie aktywności: narastanie bólu, pogorszenie kroku, zmiana mechaniki, rosnąca tkliwość w okolicy ścięgna. Przy takich objawach obniż intensywność lub przerwij sesję.
Czerwone flagi: ból utrzymujący się mimo modyfikacji, narastający obrzęk, wyraźny spadek funkcji — wtedy konsultacja jest konieczna.
| Problem | Co zrobić | Przykład praktyczny |
|---|---|---|
| Nasilenie bólu po 24h | Zmniejszyć objętość | Krótszy dystans, zamiast podbiegów marsz-bieg |
| Ból podczas sesji | Obniżyć intensywność | Zrezygnować z akcentów, zamienić na rower |
| Utrzymujący się obrzęk | Szybka konsultacja | Badanie kliniczne i obrazowe |
Powrót do biegania i sportu bez nawrotów: planowanie progresji i długofalowa profilaktyka
Proces powrotu warto zaplanować tak, jak wygląda stopniowa rehabilitacja — z jasnymi kryteriami tolerancji.
Zacznij od marszu i roweru, potem wprowadzaj krótkie odcinki biegu przeplatane marszem. Kontroluj reakcję ścięgna przez 24 godziny po ćwiczeniach i zmniejszaj obciążenia, jeśli pojawia się pogorszenie.
Gotowość to brak nasilającego się bólu po siłowych ćwiczeniach i poprawa podstawowych wzorców ruchu bez kompensacji. Plan progresji: stabilne bieganie, potem akcenty i skoki.
Profilaktyka to utrzymanie siły mięśnia trójgłowego, rozsądne wprowadzanie podbiegów i zmiany butów stopniowo. Leczenie i terapia mają dawać przewidywalność reakcji, nie tylko ciszę bólu.
Przy pierwszych sygnałach nawrotu szybko zmodyfikuj plan, wróć do etapu, który był tolerowany, i dopiero wtedy ponownie progresuj.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.