Czy ten niepozorny guzek na podeszwie to tylko modzel — czy sygnał poważniejszego schorzenia?
W tym wstępie ustalimy, co najczęściej oznacza boląca gulka pod stopą i dlaczego nie warto od razu zakładać najprostszej przyczyny.
Wyjaśnimy krótko, jak ból w obrębie stopy może wynikać z powierzchownych zmian skórnych lub z głębszych problemów tkanek miękkich. Opiszemy też najważniejsze objawy, które pomagają rozróżnić odcisk od stanu zapalnego czy rzadszych chorób.
Na koniec zapowiadamy praktyczną część: proste testy do wykonania w domu oraz wskazówki, kiedy rozpocząć leczenie zachowawcze, a kiedy szukać pomocy specjalisty. Dzięki temu czytelnik szybko zrozumie możliwe przyczyny i kolejne kroki diagnostyczne.
Kluczowe wnioski
- Nie zakładaj automatycznie, że to tylko modzel — obserwuj objawy.
- Twardość, przesuwalność i ból przy nacisku pomagają zawęzić przyczynę.
- Ból może pochodzić z przeciążenia, stanu zapalnego lub rzadziej z innego schorzenia.
- W artykule znajdziesz proste kroki do samodzielnej oceny w domu.
- Zadbamy o wskazówki, kiedy leczenie zachowawcze wystarczy, a kiedy warto iść do specjalisty.
Boląca gulka pod stopą i pierwszy „test domowy”: co obserwować, żeby nie pomylić przyczyny
Prosty test obserwacyjny w domu pomoże ustalić, czy guzek w obrębie stopy to sprawa skórna czy głębsza.
Sprawdź lokalizację: pięta, łuk czy przodostopie. Zanotuj wielkość i to, czy dolegliwości nasilają się po dłuższym staniu lub chodzeniu.
Dotknij miejsca i oceń: czy zmiana leży na skórze (typowe dla modzeli i odcisków), czy jest wyraźnie pod skórą (częściej guzki tkanek miękkich).
Wykonaj test odciążenia: 24–72 godziny mniejszego obciążania, zmiana obuwia i obserwacja. Jeśli guzek zmniejsza się a ból spada, to ważna wskazówka diagnostyczna.
Dotykowe kryteria pomagają rozróżnić: twardy versus miękki, przesuwalny versus przytwierdzony, bolesność punktowa oraz ewentualne mrowienie. U części osób rozmiar guzka może się wahać w ciągu dnia — to cecha często spotykana przy ganglionie.
- Alarmowe sygnały: szybki wzrost, silny ból nocny, drętwienie, trudność w chodzeniu — wtedy nie kończ na obserwacji.
- Zrób krótką notatkę lub zdjęcie: kiedy boli, jakie buty, po jakiej aktywności — to przyspieszy rozpoznanie u lekarza.
Najczęstsze przyczyny bolesnej gulki pod stopą i jak je odróżnić
Przyczyny dolegliwości zwykle mieszczą się w trzech grupach: modzel/odcisk, przeciążenie (ścięgien i powięzi) oraz łagodne guzki tkanek miękkich.
Modzel jest powierzchowny, często widoczny i bolesny przy pionowym ucisku. Zwykle wiąże się z nieodpowiednim obuwiem.
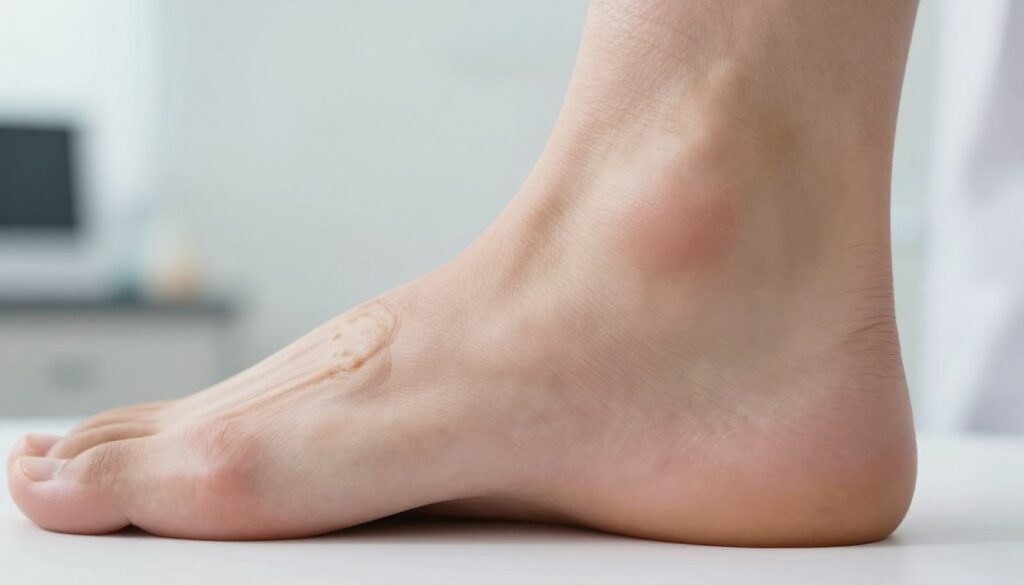
Guzek leżący głębiej ma inną sprężystość i nie da się go „zetrzeć”. Taka zmiana bywa przesuwalna lub zrośnięta z tkankami. Ocena dotykiem pomaga rozróżnić typy.
Przeciążenie i stan zapalny ścięgien lub powięzi często daje zgrubienie i ból, choć nie zawsze tworzy wyraźną kulę. Odciążenie i proste ćwiczenia rozluźniające przynoszą ulgę u wielu osób.
Uwaga przy nerwach: mrowienie lub promieniowanie sugeruje ucisk nerwowy. Wtedy intensywny masażu należy unikać i zachować ostrożność.
„Obserwuj, czy dolegliwości nasilają się po długim staniu, po treningu lub po zmianie butów.”
- Sprawdzaj, czy ból narasta po obciążeniu.
- Monitoruj zmiany w stawach i biomechanice chodu — nierówny rozkład nacisku sprzyja nawrotom.
Na zakończenie przejdziemy do dwóch częstszych, „twardszych” diagnoz: ganglionu i choroby Ledderhose’a.
Ganglion w stopie: czym jest, kto jest w grupie ryzyka i jakie daje objawy
Ganglion to galaretowata torbiel wypełniona płynem stawowym, która powstaje, gdy płyn przemieszcza się poza pochewkę ścięgna lub stawu.
Mechanizm jest prosty: przeciążenie, mikrourazy lub osłabienie wyściółki powodują ucieczkę płynu i tworzenie się guzka. Nie jest to zmiana nowotworowa, ale może utrudniać codzienne życie.
Typowy profil osób z ganglionem to osoby w wieku 20–40 lat, częściej kobiety. Ryzyko rośnie u sportowców i u osób wykonujących powtarzalne ruchy w obrębie stopy.
Objawy bywają charakterystyczne: miękki, często przesuwalny guzek, który może się pojawiać i zanikać. Rozmiar zmienia się w ciągu dnia — po obciążeniu może być większy, rano mniejszy.
- Tępy ból przy ucisku
- Mrowienie lub drętwienie, gdy torbiel uciska nerw
- Przesuwalność pod skórą i zmienność rozmiaru
„Zmienny guzek, zależny od obciążenia, to ważna wskazówka kierująca ku diagnozie ganglionu.”
Przed wizytą warto zanotować tempo zmian, związek z aktywnością oraz objawy neurologiczne — to przyspieszy rozpoznanie u specjalisty.
Choroba Ledderhose’a: guzki na podeszwie stopy, które mogą utrudniać chodzenie
Choroba Ledderhose’a tworzy twarde zgrubienia w rozcięgnie, które stopniowo zmieniają komfort chodzenia.
To łagodne schorzenie tkanki łącznej, w którym powstają twarde guzki najczęściej przyśrodkowo w łuku stopy lub w okolicy przodostopia. Zmiany rosną wolno i bywają bolesne przy dłuższym obciążeniu.
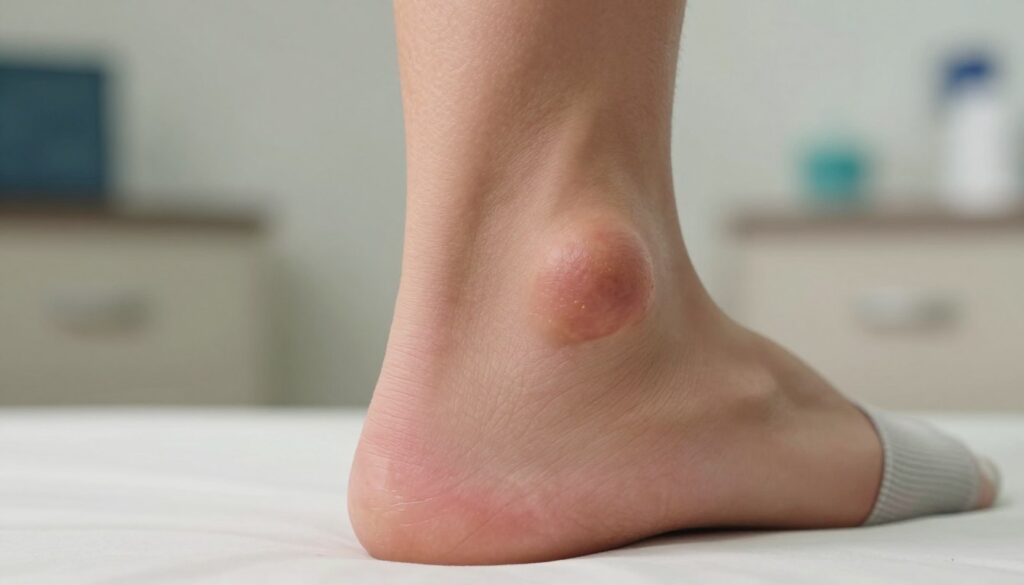
Objawy to ból przy chodzeniu, napięcie skóry i czasem mrowienie. Guzki mogą występować w jednej lub w obu stopach.
W grupie ryzyka są osoby w średnim i starszym wieku, częściej mężczyźni. Czynniki sprzyjające to cukrzyca, choroby wątroby, alkohol, niektóre leki przeciwpadaczkowe oraz powtarzane urazy.
- Współistniejące choroby tkanki łącznej: przykurcz Dupuytrena i choroba Peyroniego — prawie połowa pacjentów ma obie jednostki.
- Różnica względem ganglionu: Ledderhose daje twarde, mniej zmienne guzki wynikające z proliferacji tkanki, nie torbieli z płynem.
„Jeśli narastający ból, trudność w doborze butów lub guzki w obu stopach ograniczają codzienne życie, warto zgłosić się do specjalisty.”
Jak wygląda diagnostyka i leczenie: od odciążenia i wkładek po zabiegi i operację
W codziennej praktyce lekarz zaczyna od prostych testów i stopniowo przechodzi do badań obrazowych, jeśli to konieczne.
Diagnostyka opiera się na wywiadzie (kiedy boli, co nasila), badaniu palpacyjnym i ocenie biomechaniki chodu. W razie wątpliwości wykonuje się USG lub MRI, by ocenić strukturę zmiany.
Drabina leczenia zaczyna się od odciążenia, zmiany obuwia i miękkich wkładek. Cel to zmniejszyć ból, poprawić rozkład nacisku i zwiększyć komfort chodu.
W przypadkach ganglionu, jeśli zmiana nie przeszkadza, wystarczy obserwacja. Przy bólu lub ucisku rozważa się punkcję lub resekcję. Punkcja często działa krótko, a nawroty są częste.
W Ledderhose najpierw stosuje się wkładki, fizjoterapię, zimne okłady i NLPZ. Fala uderzeniowa i iniekcje sterydów pomagają u części pacjentów. Przy braku poprawy rozważa się fasciektomię.
„Decyzję o zabiegu lub operacji podejmuje się, gdy leczenie zachowawcze nie przynosi ulgi lub gdy symptomy ograniczają funkcję.”
| Etap | Przykładowe metody | Cel |
|---|---|---|
| Konserwatywne | Odciążenie, wkładki, fizjoterapia, NLPZ | Redukcja bólu, poprawa chodu |
| Minimally invasive | Punkcja ganglionu, iniekcje sterydowe | Szybka ulga, diagnostyka; ryzyko nawrotu |
| Operacyjne | Resekcja ganglionu, fasciektomia | Usunięcie źródła dolegliwości; rekonwalescencja |
Po operacji zwykle następuje unieruchomienie przez około 2–3 tygodnie, zdjęcie szwów i stopniowy powrót do aktywności. Skuteczność ocenia się po bólu, dystansie chodu i tolerancji obuwia.
Kiedy nie zwlekać z wizytą u specjalisty i jak przygotować się do konsultacji
Jeśli zauważysz postępujący ból, mrowienie lub ograniczenie chodu, umów się na konsultację.
Nie zwlekaj, gdy zmiana szybko rośnie, ból nasila się w nocy lub pojawiają się zaburzenia czucia. To sygnały, że konieczna jest szybka ocena.
Ganglion i inne zmiany w obrębie stopy dają podobne objawy, dlatego specjalista oceni, czy konieczne są badania obrazowe.
Przygotuj dla lekarza krótką notatkę: od kiedy jest zmiana, co ją nasila, jakie buty nosisz, czy objawy są zmienne. Zrób zdjęcia i zmierz wielkość guzka.
Zadaj pytania: czy to wymaga obserwacji, wkładek, zabiegu czy operacji; jakie jest ryzyko nawrotu; jaki plan kontroli i powrót do aktywności. To ułatwi decyzję zarówno pacjenta, jak i lekarza.
Jeżeli objawy utrzymują się lub narastają, umów się na wizytę — szybka diagnoza przyspieszy leczenie i ograniczy ryzyko powikłań.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.