Czy jedno proste działanie może naprawdę zmniejszyć dolegliwość i przyspieszyć powrót do ruchu? To pytanie często zadają osoby, które nagle poczuły dyskomfort przy pięcie lub podczas wspięć na palce.
Ścięgno łączące piętę z mięśniem łydki przenosi duże obciążenia przy chodzeniu i bieganiu. Problemy wynikają z przeciążeń, mikrourazów i miejscowej degeneracji, a nie zawsze z klasycznego zapalenia.
Wiele osób szuka szybkiej odpowiedzi, zanim rozpocznie plan leczenia. W tym tekście wyjaśnimy objawy, przedstawimy domowe metody odciążenia i wskażemy, kiedy warto wykonać USG lub odwiedzić specjalistę.
Ustawimy realistyczne oczekiwania: poprawa bywa stopniowa i wymaga tygodni konsekwentnych działań, a nie jednorazowej „szybkiej naprawy”. Na start opiszemy bezpieczne kroki: odciążenie, chłodzenie i modyfikacja aktywności.
Kluczowe wnioski
- Ścięgno Achillesa to struktura narażona na przeciążenia u osób aktywnych i mniej aktywnych.
- Objawy często wynikają z degeneracji, nie tylko z zapalenia.
- Pierwsze kroki: odciążenie, zimne okłady i zmiana aktywności.
- Jeśli ból narasta lub ogranicza chodzenie, rozważ diagnostykę USG.
- Poprawa zwykle wymaga tygodni do miesięcy regularnych działań.
Dlaczego ścięgno Achillesa boli i czemu „zapalenie” nie zawsze oznacza stan zapalny
„Zapalenie” bywa terminem potocznym — w praktyce często dominuje tendinopatia, czyli zmiany degeneracyjne i mikrourazy włókien kolagenowych. Takie uszkodzenia utrudniają normalną odbudowę tkanek i powodują przewlekłe dolegliwości.
Mechanizm jest prosty: powtarzające się przeciążenia prowadzą do mikrouszkodzeń, a potem do zaburzeń struktury i jakości tkanki. W efekcie miejsce staje się wrażliwe nawet przy zwykłych obciążeniach.
Dlaczego achillesa jest szczególnie narażony?
- Kumulacja obciążeń przy każdym kroku, biegu i wspięciu.
- Skokowy wzrost treningu, sprinty, podbiegi lub praca stojąca.
- Problemy biomechaniczne: płaskostopie, ograniczona ruchomość stawu skokowego.
- Nieodpowiednie obuwie zwiększające siły uderzenia pięty.
W praktyce ból może być mieszanką przeciążenia, zmian w tkankach i wtórnej reakcji zapalnej. Dlatego podejście terapeutyczne powinno być etapowe — od odciążenia po rehabilitację i korekcję obciążeń.
„Rozpoznanie powinno uwzględniać mechanikę i historię obciążeń, nie tylko etykietę 'zapalenie’.”
Objawy bólu ścięgna Achillesa, których nie warto ignorować
Pierwsze sygnały problemu bywają subtelne — poranna sztywność i tkliwość przy dotyku. Typowe objawów to poranny ból w okolicy ścięgna, szczególnie tuż po wstaniu.
Wiele osób opisuje piekący ból na początku wysiłku, który może chwilowo ustąpić w trakcie ruchu, a następnie nasilić się po jego zakończeniu. Nocne dolegliwości przy opieraniu stopy na pięcie także powinny wzbudzić uwagę.
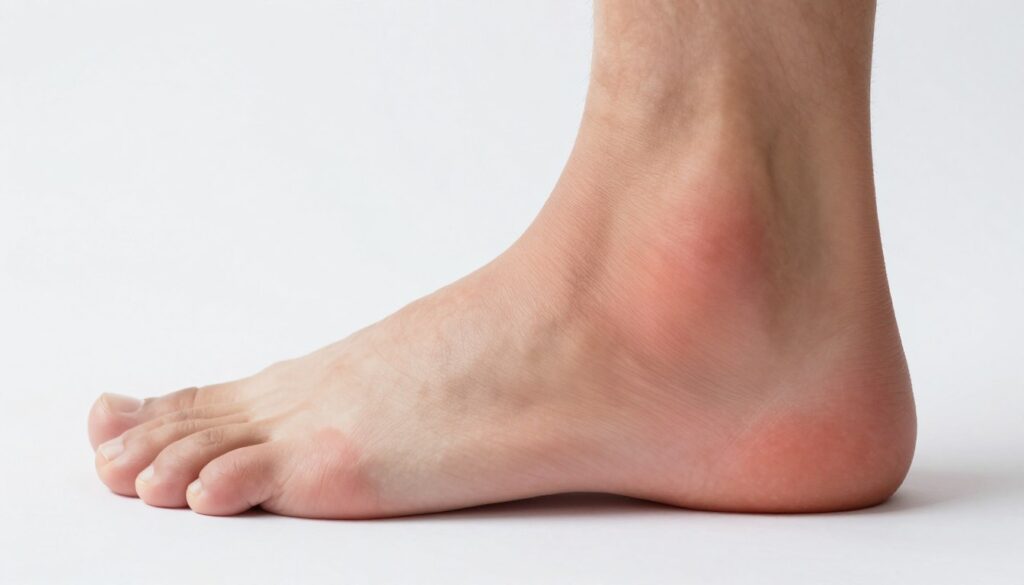
- Poranny ból i sztywność po spoczynku.
- Tkliwość kilka centymetrów nad piętą przy ucisku.
- Ból startowy przy wspięciu na palce lub podczas pierwszych kroków.
Objawy funkcjonalne obejmują trudność we wspięciu na palce, ograniczenie grzbietowego zgięcia stawu skokowego oraz pogorszenie tolerancji chodu i biegu.
| Objaw | Co sugeruje | Jak szybko działać |
|---|---|---|
| Ból bliżej pięty, nocne dolegliwości | Możliwy problem przyczepu | Modyfikacja obciążeń, obserwacja |
| Pieczenie na początku wysiłku | Typowy wzorzec rozruchowy | Odpoczynek i zmiana aktywności |
| Nagły trzask, niemożność stania na palcach | Podejrzenie częściowego/całkowitego uszkodzenia | Kontakt z lekarza natychmiast |
Alarmujące objawy to narastający obrzęk, ocieplenie miejsca oraz wyraźny spadek sprawności. W takim przypadku szybka konsultacja z lekarzem jest wskazana.
Co na ból ścięgna Achillesa w domu: szybka ulga i bezpieczne odciążenie
Natychmiastowe odciążenie i chłodzenie to fundament pierwszej pomocy przy problemach z ścięgnem. Przerwij aktywność, która nasila dolegliwości, i zastosuj krótkie serie lodu (10–15 min co 2–3 godz.).
Zaplanuj 48–72 godziny względnego odpoczynku od prowokującej aktywności. Nie oznacza to długotrwałego unieruchomienia — kontrolowany ruch pomaga regeneracji tkanek.
- Na dziś: przerwij wysiłek, chłodzenie, odciążenie przez 2–3 dni.
- Bezpieczne zamienniki: pływanie, rower stacjonarny, wioślarz — mniejszy nacisk na stopę.
- Ocena tolerancji: stosuj skalę bólu; jeśli następnego dnia odczuwasz nasilenie, ogranicz obciążenie.
- Leki: NLPZ mogą pomóc krótkoterminowo, ale decyzję podejmij z uwzględnieniem chorób współistniejących.
- Terapia domowa: delikatna mobilizacja i praca nad napięciem łydki, bez agresywnego rozciągania w ostrym stanie.
„Domowe metody są ważnym początkiem, ale pełne leczenie wymaga planu stopniowego zwiększania obciążeń.”
Ostrzeżenie: jeśli ból szybko narasta, pojawia się obrzęk, zasinienie lub trudności z podporzem na stopie, skontaktuj się z lekarzem. W takich przypadkach domowe działania nie wystarczą.
Ćwiczenia i fizjoterapia na ścięgno Achillesa: co realnie pomaga w tendinopatii
Program ruchowy skoncentrowany na kontrolowanym opuszczaniu pięty stanowi podstawę skutecznej rehabilitacji. Ćwiczenia ekscentryczne (kontrolowane opuszczanie) w badaniach często zmniejszają ból i poprawiają strukturę tkanek.
Na start warto wprowadzić izometrykę, gdy dolegliwości są silne. Później stopniowo przejść do wspięć na palce — najpierw obie nogi, potem praca na jednej nodze z obciążeniem zewnętrznym.
Fizjoterapia obejmuje także terapię manualną podudzia i pracę nad zakresem ruchu stawu skokowego. Połączenie fali uderzeniowej z ekscentryką daje często lepsze wyniki niż zabieg samodzielny.
- Progresja: dodawaj obciążenie około 10% tygodniowo, obserwuj reakcję następnego dnia.
- Cel: wzmocnić mięśnie łydki i cały łańcuch kończyny dolnej, by zredukować przeciążenie tkanki.
- Czas: poprawa może pojawić się po kilku tygodniach; pełna adaptacja trwa 3–12 miesięcy.
„Konsekwentny program ćwiczeń ma większą szansę dać trwałą ulgę niż jednorazowe zabiegi.”
| Interwencja | Efekt | Typowy czas |
|---|---|---|
| Ćwiczenia ekscentryczne | Redukcja bólu ~40% w badaniach | 8–12 tygodni |
| Fala uderzeniowa + ekscentryka | Lepsze wyniki niż sama fala | 8–24 tygodnie |
| Terapia manualna i edukacja | Poprawa zakresu i kontroli ruchu | 4–12 tygodni |
Kiedy potrzebna jest diagnostyka i wizyta u specjalisty
Jeśli objawy nie ustępują lub się nasilają, diagnostyka może przyspieszyć właściwe leczenie. Skontaktuj się z lekarzem gdy ból utrzymuje się mimo odciążenia, powraca po każdej próbie powrotu lub ogranicza codzienne funkcje.
Czerwone flagi wymagające pilnej oceny to nagły uraz z trzaskiem, znaczne osłabienie siły, trudność w chodzeniu, gwałtowny obrzęk lub krwiak. W takich przypadkach nie zwlekaj z wizytą.
USG pomaga ocenić ciągłość i jakość ścięgna, zmiany degeneracyjne oraz ewentualne uszkodzenia tkanek. Decyzja o dalszym leczeniu zależy od zaawansowania zmian i tolerancji obciążeń, a nie tylko od samego bólu.
Opieka bywa wielospecjalistyczna: ortopeda rozważy procedury, fizjoterapeuta ułoży progresję ćwiczeń, a podolog poprawi biomechanikę i dobór obuwia.
„W przewlekłym przypadku nie warto przeczekać — ryzyko utrwalenia objawów rośnie, a powrót do pełnej aktywności wydłuża się.”
| Wskaźnik | Co sugeruje | Jak działać |
|---|---|---|
| Ból utrzymujący się po odciążeniu | Przewlekła tendinopatia | Konsultacja, USG, plan leczenia |
| Nawrót przy powrocie do ruchu | Nieprawidłowa progresja obciążeń | Fizjoterapia i korekta treningu |
| Ostry uraz z trzaskiem | Może być zerwanie | Pilna ocena ortopedyczna |
Leczenie zachowawcze i operacyjne w poważniejszych przypadkach: od tendinopatii do zerwania
Podejście zaczyna się zachowawczo. Pierwszy etap to modyfikacja aktywności, dobór obuwia, krótkie podanie NLPZ i program fizjoterapeutyczny z ćwiczeniami ekscentrycznymi.
W terapii zachowawczej uwagę przykłada się do edukacji pacjenta, pracy nad kontrolą ruchu oraz stopniowego obciążania tkanek. Dodatkowe metody to fala uderzeniowa i PRP, które uzupełniają program, ale nie zastępują ćwiczeń.
Kiedy rozważać operację? Chirurgia bywa wskazana u 10–30% pacjentów, gdy objawy utrzymują się mimo dobrze prowadzonego programu przez około 6 miesięcy lub gdy uszkodzenie jest znaczne.
- W zerwaniu zwykle rozważa się operację — u sportowców częściej ze względu na mniejsze ryzyko reruptury.
- Nieoperacyjne postępowanie nadaje się dla osób z chorobami współistniejącymi lub niską aktywnością.
- Unieruchomienie trwa zwykle 3–8 tygodni; protokoły przyspieszone pozwalają szybciej obciążać kończynę.
| Interwencja | Korzyść | Ryzyko |
|---|---|---|
| Leczenie zachowawcze | Brak operacji, program rehabilitacji | U części pacjentów brak poprawy |
| Operacja | Niższe ryzyko reruptury (1–2%) | Powikłania rany, zakażenie, zakrzepica |
| Postępowanie nieoperacyjne przy zerwaniu | Opcja przy schorzeniach ogólnych | Wyższe ryzyko ponownego pęknięcia (10–40%) |
„Niezależnie od wybranej ścieżki, kluczowa jest fizjoterapia i aktywne wdrażanie programu — 'czekanie’ rzadko daje trwały efekt.”
Jak chronić ścięgno Achillesa na co dzień i wracać do formy bez przeciążeń
Prosty plan profilaktyczny zmniejsza ryzyko nawrotów po powrocie do aktywności. Kontroluj tygodniową objętość i zwiększaj obciążenie stopniowo — ok. 10% tygodniowo.
Unikaj jednoczesnych zmian: nowe buty, twardsza nawierzchnia i sprinty. Planuj jedną modyfikację na raz, by zmniejszyć ryzyko kontuzji.
Przy powrocie do biegania stosuj dni lekkie i ciężkie, monitoruj reakcję stopy w dniu treningu i rano następnego dnia.
Wzmacniaj mięśnie łydek i stabilizację stopy. Dobre obuwie i przerwy od długiego stania odciążają okolice pięty.
W przypadku zapalenia nie lecz tylko objawów — szukaj przyczyny w technice, mobilności i planie treningowym. Suplementacja kolagenem może wspierać, lecz nie zastąpi rehabilitacji.

Fizjoterapeutka z zamiłowaniem do pracy „u źródła” problemu — tłumaczy, skąd biorą się bóle i przeciążenia oraz jak krok po kroku wracać do sprawności. W przystępny sposób opisuje ćwiczenia, profilaktykę i nawyki wspierające zdrowy ruch, zarówno dla osób aktywnych, jak i tych pracujących przy biurku. Stawia na rzetelną wiedzę, bezpieczeństwo i realne efekty, a nie szybkie „cudowne” rozwiązania.